Воспаление цервикального канала при климаксе
Причины расширения цервикального канала в постменопаузе
Климакс – время очевидных перемен, которые в большей степени затрагивают репродуктивные органы. Они часто сопровождаются неприятными симптомами, но в общем имеют естественный характер.
Правда, среди этих изменений могут обнаружиться странные и нежелательные. Не все поймут, что означает расширение цервикального канала в постменопаузе. Ведь и прежде, пока менструации приходили, многие женщины не переживали о его размерах.
Читайте в этой статье
Цервикальный канал – куда он ведет?
 Цервикальный канал – это внутренняя часть шейки матки, которая является переходом между главным женским органом и влагалищем. Его покрывает слой эпителия, обладающего способностью выделять слизь. Ее количество и состав бывают разными, завися от периода менструального цикла.
Цервикальный канал – это внутренняя часть шейки матки, которая является переходом между главным женским органом и влагалищем. Его покрывает слой эпителия, обладающего способностью выделять слизь. Ее количество и состав бывают разными, завися от периода менструального цикла.
Самыми жидкими и минимальными эти выделения бывают при овуляции, когда организм создает наиболее благоприятные возможности для оплодотворения женской половой клетки. В остальное время слизь достаточно густая, а максимальное ее количество бывает перед месячными.
У женщин репродуктивного возраста цервикальный канал имеет ширину 7-8 мм. Этого достаточно для проникновения сперматозоидов, выведения менструальных выделений, часть которых составляют и секрет, выделяемый его эпителием.
Изменения при климаксе
Как связаны менопауза и цервикальный канал? О том, что репродуктивная система подвергается в этот период изменениям, уже сказано. Не исключение и этот маленький участок. Он меняется под влиянием нового гормонального баланса, как и все репродуктивные органы, то есть уменьшается.
Понижение эстрогенов и прогестинов отражается на матке таким образом, что ее мышечная ткань атрофируется, заменяясь соединительной, сосуды сужаются. Орган уменьшается настолько, что в сравнении с тем, каким он был до климакса, становится в полтора раза меньше. Соответственно, и размеры цервикального канала в менопаузе бывают:
У кого-то последняя величина может быть еще скромнее из-за процесса заращения тканей. Слизи истончившийся эпителий тоже производит значительно меньше, что у многих приводит к сухости влагалища.
Биологический смысл изменений ясен: женщине больше не грозит стать матерью, следовательно, ей не нужен проход в матке для сперматозоидов и менструальных выделений.

Изменение цервикального канала при климаксе вызвано нарушением гормонального баланса
Причины увеличенного размера шеечного канала
Следить за гинекологическим здоровьем в период климакса необходимо еще тщательнее, чем прежде. Это время активизации множества заболеваний, среди которых смертельно опасные.
У некоторых в ходе обследования обнаруживается, что пространство, ведущее из матки во влагалище аномально велико. Это уже повод забеспокоиться, потому что расширенный цервикальный канал в менопаузе означает одно из гинекологических заболеваний. Самое безобидное из них – воспаление покрытия шейки.

Серозометра
Из-за нового, непривычного для организма гормонального фона нарушается способность к восстановлению слизистой матки. Она деградирует, что естественно, но этот процесс может сопровождаться выделением и скоплением в полости органа жидкости. А это уже не нормально.
Подстегнуть образование водянисто-слизистых масс помимо гинекологических заболеваний способны:
- Заместительная гормональная терапия. Большинство препаратов содержат эстрогены, которые снимают тяжелые проявления менопаузы, но могут спровоцировать и побочное проявление;
- Курение. Никотиновые смолы усугубляют гормональный сбой, который заставляет слизистую матки еще сильнее деградировать;
- Неадекватное возрасту питание, то есть обилие жиров. Они откладываются «про запас», также усиливая гормональное нарушение;
- Избегание физической активности. Боясь остеопороза, ленясь, женщина минимизирует нагрузку, чем еще больше нарушает обменные процессы. На слизистую матки это влияет самым отрицательным образом.
Женщина наблюдает у себя серые жидкие выделения, особенно после секса, ощущает дискомфорт и боли в животе, сложности с мочеиспусканием.
Миома

Миома матки — одна из причин расширения цервикального канала при климаксе
Как правило, миома обнаруживается еще до наступления климакса и отдаляет его на 2-3 года. Но у некоторых эта доброкачественная опухоль появляется после замирания яичников, прекращения месячных.
Способствуют ее возникновению в возрасте уменьшения количества эстрогенов:
- Избыточный вес;
- Нарушения углеводного обмена;
- Стрессы, которые являются частым сопровождение менопаузы, особенно ее первой половины;
- Патологии щитовидки, нередко встречающиеся у женщин старше 50 лет;
- Проведенные в прошлом аборты, осложненные роды.
Миома может быть причиной и серозометры. Если есть расширение цервикального канала при менопаузе, время от времени замечаются водянистые выделения, даже без крови, есть смысл сделать УЗИ и проверить толщину эндометрия. Миома в этом возрасте часто сочетается с иными гинекологическими патологиями.
Полип
Это доброкачественное новообразование состоит из задержавшихся в одном из участков матки нескольких слоев эндометрия. Скачки гормонов, которые бывают в пременопаузе, способствуют его появлению, как и
- Диабет;
- Гипертония;
- Ожирение;
- Психологические проблемы;
- Нарушения работы щитовидки.
Эти причины являются проявлениями тяжелого течения менопаузы. Поэтому обнаружиться полип может и у тех, кого прежде подобное не беспокоило. В некоторых случаях он не намекает о себе довольно долго. И лишь при проведении УЗИ специалист заметит и новообразование, и увеличенный канал шейки.
 Рекомендуем прочитать статью об отличии климакса от беременности. Вы узнаете о разнице в составе вырабатываемых гормонов, ощущениях женщины, возможности применения теста на беременность.
Рекомендуем прочитать статью об отличии климакса от беременности. Вы узнаете о разнице в составе вырабатываемых гормонов, ощущениях женщины, возможности применения теста на беременность.
Гиперплазия эндометрия

Гиперплазия эндометрия вызывает расширение цервикального канала
Расширение цервикального канала может возникнуть в постменопаузе из-за аномального разрастания клеток, подобных эндометрию. Казалось бы, в этом периоде, когда эстрогены из организма практически исчезли, подобного быть не должно. Ведь именно эти гормоны, если они в избытке, подпитывают гиперпластический процесс.
Но разрастанию тканей способствуют часто наблюдаемые в климактерическом периоде недуги:
- Повышенное давление;
- Лишний вес;
- Сахарный диабет;
- Заболевания печени.
Прием эстрогеносодержащих препаратов, которые помогают организму адаптироваться к новому составу гормонов, тоже способен повысить риск возникновения недуга.
Гиперплазия может протекать скрыто или проявляться кровотечениями, мазней. Нередко она сочетается с полипами эндометрия и кистами. Но даже при бессимптомном течении ее можно найти используя УЗИ. Эндометрий будет утолщен, а пространство внутри шейки увеличено.

В другом случае излечимое заболевание способно переродиться в онкологическое. Чем запущеннее процесс, тем проблематичнее выздоровление даже после удаления матки. Избежать опасности можно, если раз в год делать УЗИ органов малого таза.

Рекомендуем прочитать статью о расширении цервикального канала в постменопаузе. Вы узнаете о причинах изменения при климаксе и последствиях.

Климакс, если и протекает со слабовыраженной симптоматикой, нередко приводит к осложнениям на поздней стадии. . Одновременно с ними необходимо расширение цервикального канала и выведение выделений, использование.

Климакс. Цервикальная эктопия шейки матки и хронический цервицит. Шейка матки – очень уязвимое место, благодаря своему расположению. . Расширение цервикального канала в постменопаузе.

Опухоль способна локализоваться в любом месте внутри матки, но если перекрывает цервикальный канал, то сигнализирует о себе еще и болью, вызванной задерживанием внутри слизи. Кровянистые выделения после климакса могут.

Гиперплазия эндометрия при климаксе это и есть его аномальное распространение вглубь слоев матки. . Допустимо и сращение некоторых участков матки, появление в полости жидкости из-за частичного сужения канала ее шейки.

Это происходит за счет увеличения жировых клеток, причем рацион и образ жизни не меняется. . Пременопауза – это период перед менопаузой, который. Щитовидная железа при климаксе: причины гиперфункции.
Мазок при климаксе: типы, нормы и отклонения в менопаузе
Мазок при менопаузе из влагалища делают всем женщинам, обратившимся к врачу с симптомами начавшегося климакса. И это неспроста, ведь мазок показывает состояние здоровья или нездоровья половых путей. А при понижении уровня гормонов это отражается и на результатах лабораторных исследований.
Основные показатели исследования
При взятии мазка из влагалища у женщины любого возраста, в том числе и в период менопаузы, основной упор делается на три показателя:
- Индекс созревания – это соотношение трех различных видов клеток эпителия. Они называются поверхностными, промежуточными и базальными. Лаборатория выдает показатель трех чисел, по которым можно определить: при появлении парабазальных клеток присутствует недостаточность яичников. А при увеличении количества поверхностных клеток можно говорить о высоком содержании эстрогена в организме женщины.
- Кариопикнотический индекс – соотношение количества поверхностного эпителия, имеющего пикнотические ядра, к общему числу клеток, обнаруженных в мазке. При высоком значении этого показателя можно говорить об эстрогенной насыщенности организма.
- Эозинофильный индекс – соотношение окрашенных клеток к общему их числу. Обычно этот показатель всегда немного ниже кариопикнотического индекса, но при повышении эозинофильного индекса стоит обратить на другие причины, провоцирующие ненормальные показатели в мазке.
Об активности прогестерона в организме женщины в период менопаузы свидетельствует появление скученных клеток, а иногда даже целых пластов.
Цитология мазка
Под влиянием понижения уровня гормонов в первую очередь страдают яичники. Вслед за угасанием их функции начинает претерпевать изменения слизистая оболочка влагалища. Изменения в половых органах происходят не сразу, поскольку часть функций перекладывается на другие железы внутренней секреции. В частности, при климаксе поддерживают функцию, аналогичную функции яичников, надпочечники. Это позволяет женщине не так резко ощутить климактерические изменения.
Именно поэтому цитология мазка в менопаузе на начальной стадии показывает клетки отмершего эпителия, все еще вызревающего благодаря деятельности надпочечников.
При понижении уровня эстрогенов в мазке впервые появляются клетки из глубоких слоев эпителиальной ткани. Изменяются и по форме сами эпителиальные клетки – их размеры уменьшаются, они приобретают атипичную форму, становятся более вытянутыми, а иногда и просто причудливыми.
В мазке клетки эпителия располагаются либо по одному, либо скоплениями. У клеток-одиночек границы сохраняют свою четкость, а клетки, сбившиеся в группы, теряют плавные линии.
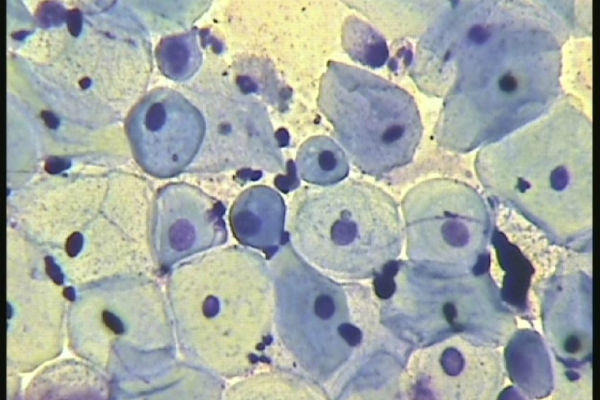
Ядра эпителиальных клеток становятся значительно крупнее, отчетливо становится видна мембрана, заметен хроматин. В это же время ядрышко эпителиальной клетки выявить не удается. Клетки эпителия приобретают различную окраску, несмотря на свою однопорядковость.
В эпителиальных клетках можно заметить увеличенное содержание кератина – именно этот белок придает клеткам упругость. Однако, с увеличением содержания кератина клетки больше огрубевают и ороговевают.
Поскольку эстрогена в период менопаузы вырабатывается недостаточно, то клетки эпителия не вызревают полностью. Таким образом, они не могут полноценно выполнять функцию поверхностных клеток, в том числе и защитную.
Чтобы уберечь влагалище от различных повреждений и инфекций, организм в менопаузе начинает в значительном количестве выделять гистиоциты и лейкоциты, перебирающие на себя эти функции.
В ряде случаев при выявлении значительного количества лейкоцитов врачи ставят диагноз атрофический кольпит. Действительно, лейкоциты и гистиоциты являются маркерами воспаления, и такой диагноз в какой-то мере обоснован. Однако, природа атрофического кольпита несколько иная: если обычный кольпит вызван патогенными микроорганизмами и требует назначения антибактериальных препаратов, то атрофический кольпит не нуждается в таком лечении, ведь это естественная реакция организма женщины на процессы старения, которые у нее происходят. В данном случае не стоит направлять все силы на остановку воспалительного процесса, который таковым не является.
Важно обеспечить женщине такие условия, чтобы «подрастить» эпителий до верхнего ряда или хотя бы промежуточного.
Таким образом влагалищный покров восстановится по максимуму и начнет выполнять свои природные функции, а количество лейкоцитов и гистиоцитов снизится само по себе.
Что такое эстрогенный мазок?
В среде гинекологов есть устойчивое выражение эстрогенный мазок. Плохо это или хорошо, когда у женщины обнаруживается именно такой мазок?
Эстрогенный мазок в менопаузе бывает далеко не у всех представительниц прекрасного пола. Суть такого мазка в том, что в нем практически не изменяется количество клеток поверхностного эпителия, выполняющего основную защитную функцию влагалища. А это значит, что уровень эстрогенов в организме у женщины настолько высок, что позволяет появляться именно такому типу мазка.
Причина эстрогенного типа мазка заключается в способности организма компенсировать недостаток половых гормонов и в первую очередь эстрогена. Также эстрогенный мазок может появиться тогда, когда женщина получает лечение, направленное на поддержание гормонального баланса. Заместительная гормональная терапия помогает поддерживать основные показатели в норме, поэтому мазок будет «как у молодой».

Однако, такие показатели не всегда радуют врачей, которые по объективным показателям видят, что женщина приблизилась к климактерическому возрасту.
В ряде случаев поддержание высокого эстрогена, а значит и обеспечение эстрогенного мазка, может стать следствием злокачественных процессов, локализованных в матке или яичниках.
Классификация эстрогенных мазков
Врачи выделяют несколько типов эстрогенных мазков, каждый из которых будет по-своему характеризовать свою обладательницу.
- Первый тип мазка определяет выраженную эстрогенную недостаточность. Преобладают клетки базального слоя, но встречаются и одиночные крупные лейкоциты в мазке.
- Второй тип наблюдается при умеренном дефиците эстрогенов. В таком мазке будут преобладать парабазальные клетки, имеющие крупные ядра. Могут попадаться единичные клетки базального слоя и промежуточного слоя, а также лейкоциты-одиночки.
- Незначительная недостаточность эстрогенов наблюдается при обнаружении промежуточного эпителия с сохранением частиц поверхностного эпителия. Так выглядит третий тип мазка.
- При хорошем насыщении организма эстрогенами врачи диагностируют четвертый тип мазка – в нем преобладают клетки поверхностного эпителия с достаточно мелкими ядрами, форма большинства клеток правильная. Таким образом, если у женщины обнаруживается такой результат мазка, то врачи делают вывод либо про повышенную выработку эстрогена, либо про дефицит прогестерона. Окончательный диагноз можно поставить после получения анализа крови на гормоны.

Последствия изменений в менопаузе
Гормональные нарушения, происходящие в организме, провоцируют не только изменения в мазке, но и стандартные симптомы климактерия: приливы, потливость, перепады давления, депрессивность в настроении. Приблизительно через пять лет эта симптоматика пополнится и неприятными изменениями со стороны влагалища, когда начнется зуд и жжение в области половых органов. На этом этапе дефицит эстрогена уже не может восполняться собственными силами организма, и клетки начинают гораздо медленнее делится. Нарушаются процессы развития эпителиального слоя, изменяется чувствительность рецепторов, которыми снабжено влагалище.
Прогрессирование изменений в менопаузе приводит к еще большему изменению показания в мазке, и их норма уже не может быть прежней.
В частности, претерпевают изменения и норма лактобацилл. Эти бактерии постоянно присутствуют в кишечнике и во влагалище. Основная роль лактобацилл – защита влагалища от нежелательной микрофлоры, которая может спровоцировать воспалительные процессы. Продуцируя молочную кислоту, лактобациллы создают уровень кислотности в амплитуде 3,8-4,4 – это оптимальные показатели, при которых не размножаются патогенные микроорганизмы. При сдвижении границ кислотности влагалищная флора страдает. Мазок из влагалища показывает снижение уровня кислоты, и как следствие можно заметить увеличение уровня лейкоцитов именно от активизации условно-патогенных микроорганизмов.
Последствия снижения лактобацилл невооруженным взглядом видно при осмотре женщины.
Менопауза сопровождается снижением кровоснабжения, уменьшением уровня содержания коллагена, понижения уровня лактобацилл и гликогена, повышения кислотности влагалища до 5 единиц или выше.
Причины повышения уровня лейкоцитов в мазке
Если мазок из влагалища показывает нетипичный для этого периода уровень лейкоцитов, то это может свидетельствовать о ряде заболеваний, которыми может страдать женщины во время климакса. Среди причины лейкоцитоза перечислим такие:
- Неспецифический вагинит – провоцируется кишечной палочкой, стрептококками или стафилококками. При этом заболевании уровень лейкоцитов существенно повышен, клетки поверхностного слоя эпителия практически отсутствуют, в то же время определяется значительное количество слущенного эпителия.
- Бактериальный вагиноз – внешне имеет все признаки воспалительного процесса, однако условно-патогенные микроорганизмы не обнаруживаются. На сегодня заболевание классифицируется, как дисбактериоз. В мазке из влагалища обнаруживают много граммположительных клеток – слущенного эпителия, покрытого мелкими бактериями. Обычно у женщин такие клетки не обнаруживаются, а вот в климактерическом периоде 94 процента мазков имеют эту характеристику. Также значительно уменьшается количество лактобацилл, за счет чего уровень кислотности повышается, находятся анаэробы.
- В ряде случаев увеличение лейкоцитов свидетельствует о половых инфекциях – трихомониазе, гонорее, кандидозе. В мазке из влагалища можно заметить не только все признаки воспалительного процесса, но и выявить возбудителя заболевания.
Мазок из влагалища в период менопаузы является мощным диагностическим показателем, который позволяет оценить здоровье женщины.
Информативность мазка ценна не только для оценки состояния влагалища – мазок может указывать и на активность основных женских гормонов – эстерогена и прогестерона.
Именно сбой в продуцировании этих веществ и является первыми признаками менопаузы. Поэтому даже на том этапе, когда фактические проявления менопаузы могут быть еще не заметны, мазок из влагалища становится ценным диагностическим материалом, на основе которого можно не только подтвердить или опровергнуть предварительный диагноз, но и назначить и контролировать лечение климактерических проявлений.
Полезное видео по этой теме:
Цитология мазка из цервикального канала и норма анализа
Воспаление цервикального канала – это воспаление канала шейки матки. Цервикальный канал – находится между телом матки и влагалищем. Зев шейки матки изнутри выстлан цилиндрическим эпителием, воспаление которого называют эндоцервицитом. Если же воспаляются ткани вагинального сегмента шейки матки снаружи – это экзоцервицит или цервицит.

Эти патологии довольно часто встречаются в фертильном возрасте (у 7 из 10 женщин), в постменопаузе – это бывает реже – 3 из 10 женщин. Причин воспаления существует немало. Цервицит нужно лечить в обязательном порядке, в противном случает он дает осложнения в виде эрозий, полипов, дисплазий эндометрия, которые считаются предраковыми состояниями. Сама по себе шейка и цервикальный канал являются барьером для проникновения в полость матки патогенов.
Этиология явления
Среди причин имеют значение, прежде всего, травматические повреждения (например, родовые травмы);
- манипуляции врачей в шеечной области;
- прием некоторых ЛС, под действием которых может нарушаться химический состав слизи может меняться;
- рубцовые изменения шейки матки вследствие абортов, неправильно установленной ВМС, при выскабливании и зондировании канала;
- птоз шейки матки;
- онкология;
- лучевая терапия;
- эрозия;
- ИППП;
- попадание в шейку менструальной крови во время месячных;
- иммунодефициты при гепатитах, СД, СПИДе;
- стрессы.
Воспаление могут вызывать следующие представители: гонококки, хламидии, грибки, уреаплазма, кишечная палочка, трихомонады, кокки, ВПГ, ВПЧ. Воспаление обычно начинается с вагинита, постепенно восходя вверх. Цервициты обычно не возникают изолированно, часто они сочетаются с воспалениями других отделов: бартолиниты, вульвиты, выворот шейки (эктропион) и пр. У беременных цервицит опасен ранними родами или выкидышем.

Проникновение инфекции может происходить при половых актах, из вагины при вагинозах, гемато- или лимфогенно из других очагов воспаления. Но все эти возбудители вызовут воспаление только при пусковых факторах, перечисленных выше.
Симптоматические проявления
Воспаление цервикального канала (цервицит) разделяется на острый и хронический; очаговый и диффузный. Стертая форма встречается относительно редко.
При воспалении появляются выделения гнойного или слизистого хараетра; реже бывают абдоминалгии в нижней части живота тянущего или тупого характера; диспареунии и дизурии. Зев шейки матки отечен и гиперемирован. Слизистая может выпячиваться, на ней есть кровоизлияния и изъязвления. Затяжное воспаление возникает при отсутствии лечения острого. Итогом становятся не только эрозии, но уплотнение и гипертрофия шейки.
К специфическим признакам относят:
- усиление болей в животе при физических нагрузках;
- вагинальные выделения увеличиваются в объеме и имеют разный цвет с примесью крови;
- при половом акте, спринцеваниях, ВМС – могут появляться кровяные выделения;
- при гнойном воспалении выделения приобретают неприятный запах и пенятся.
Эти симптомы характерны для острой стадии воспаления, но зачастую цервицит может протекать без симптомов, но изменения тканей продолжают происходить. Хроническая форма не имеет внешних симптомов, болевой синдром не выявляется.
Гиперемия и отек выражены слабо, но ткани канала разрушаются сильнее, чем в острый период. Это происходит потому, что наступает дистрофия, поражаются нижние глубокие слои эпидермиса. Цилиндрический эпителий может замещаться плоским.
Проявления церевита от вида возбудителя:
- Гонорейный цервицит – течение острое, симптомы резкие; при хламидиях – они менее выражены.
- Герпетический цервицит – шейка матки при осмотре ярко гиперемирована, рыхлая, с зонами изъязвления.
- Трихомонадный цервицит – имеются небольшие точечные кровоизлияния на шейке («земляничный цервикс»), а цитология мазка часто содержит атипичные клетки.
- При ВПЧ на шейке имеются язвочки и кондиломы разных размеров.
Бактериальные вагинозы прибавляют к симптомам жжение и зуд промежности.
Диагностические мероприятия
Из-за часто бессимптомного течения диагностика часто происходит случайно. Для точного диагноза обследование должно быть комплексным. Необходимо провести кольпоскопию – осмотр шейки зеркалом и микроскопом. Некоторые возбудители дают специфические признаки уже при этом, например, поражение герпесом.

Кроме осмотра, обязательны лабораторные исследования:
- Бакпосев мазка из влагалища и шейки матки — выявляется вид возбудителя и его чувствительность к антибиотикам.
- Метод ПЦР – самый точный, но дорогой. Он может определить вид инфекции и в крови и в соскобе со слизистой. Выявление некоторых инфекций без ПЦР невозможно; к таковым относятся гонорея, микоплазмоз, хламидиоз, ВПГ, ВПЧ.
- Цитологическое исследование мазка из цервикального канала – определяет изменения клеток при начальных формах онкологии шейки матки. Основным при подозрении на онкологию является цитологический метод.
- Иммуноферментный анализ – ИФА – также является основным исследованием при диагностировании ИППП.
Дополнительные методы исследования:
- УЗИ матки и органов малого таза;
- общий анализ мочи и кала;
- посевы на гонококк;
- анализы на РВ, ВИЧ и гепатит.
Острый период воспаления дает в мазке большое количество лейкоцитов (более 30 в поле зрения), лимфоцитов, гистиоцитов, цилиндрический эпителий с увеличенным ядром и плоский эпителий с дистрофическими изменениями.
Норма цитологического анализа у женщин при количестве 30 клеток в поле зрения достоверным показателем воспаления не является.
Норма лейкоцитов будет констатироваться только, если нет морфологической их патологии, т.е. фагоцитоза, разрушения ядра и пр. При хроническом воспалении цилиндрический эпителий становится разной величины с некоторыми разрушенными клетками (цитолиз).
Принципы лечения
Инфекционных возбудителей и иных причин много, поэтому шаблона лечения и единого его плана нет. Целью лечения становится уничтожение возбудителя, снятие симптомов воспаления путем ликвидации предрасполагающих факторов; при необходимости лечение сопутствующих патологий. Также обязательно восстановление микрофлоры влагалища. Для этого назначают свечи и таблетки с лактобактериями.
В зависимости от вида возбудителя применяют антибактериальные и противовирусные средства. Хламидийные цервициты можно успешно лечить тетрациклинами, макролидами, хинолонами, азалидами.
После проведения основного курса и стихания воспаления, назначается местное лечение мазями и кремами. Шейка матки и влагалище обрабатываются хлорофиллиптом, нитратом серебра и др.
Труднее всего лечатся вирусные цервициты. Среди противовирусных для лечения герпеса назначают Ацикловир, Валацикловир; применяют специфический противогерпетическийIg, витамины, иммуностимуляторы.
При ВПЧ назначают цитостатики, интерфероны, кондиломы прижигают или удаляют. Атрофические цервициты лечат гормонами, содержащими эстрогены. Если речь идет об ИППП, как причине воспаления, проходить лечение должен и половой партнер.
Хронический цервицит – лечению поддается хуже, поэтому требуется применение хирургических методов. К таковым относятся диатермокоагуляция (выжигание измененных областей электродами); это не применяют при планируемой беременности, поскольку после коагуляции канал рубцово изменяется и будет мешать родам.
Лазеротерапия – патологическая ткань в канале иссекается узким пучком лазера. При этом методе нет осложнений и кровотечений. Криотерапия – действие жидким азотом с температурой -196 градусов.
Все методы применяют после ликвидации инфекции. Эффективность лечения проверяется кольпоскопией и лабораторными анализами в ходе лечения.
Кроме “прицельных” препаратов от конкретной инфекции, обязательно применение регенерирующих и заживляющих ЛС – системно и местно. Часто назначают обе формы. Дополнительным вспомогательным лечением являются физиопроцедуры: магнитотерапия, электрофорез и др.
В период лечения любая активность в интиме, спорте и спринцеваниях исключается. При исчезновении симптомов нельзя на свое усмотрение прекращать лечение, даже если самочувствие улучшилось. Это приводит к резистентности к антибиотику и отсутствию его эффекта.
Профилактические мероприятия
Основная мера – регулярность личной гигиены, особенно во время месячных. Кажде 3 часа прокладку надо менять, независимо от пропитывания. Дело в том, что выделения при менструации — хорошая питательная среда для микробов. А снижение иммунитета в этот период также добавит свою лепту.
Исключить незащищенные половые контакты; не искать разнообразие в половых партнерах. Укреплять иммунитет, после 30 лет 2 раза в год обязательно показываться врачу и проходить профилактический осмотр.
Изменения при климаксе
Климакс в организме женщины меняет многое. Некоторые изменения бывают опасны для здоровья. К таким относится и атрезия цервикального канала. Несмотря на узость канала, цервикальный канал может растягиваться до определенных размеров. Потребность в растягивании появляется при родах.

В менопаузе под влиянием гормонов канал сужается и укорачивается. Уменьшаются все половые органы (возрастная инволюция); их функции также меняются. При климаксе эпителиальная ткань истончается и вырабатывает меньше слизи. Канал стенозируется. Чем дольше длится постменопауза, тем больше нарастает стеноз и происходит полное заращение (атрезия).
Атрезия цервикального канала не является обязательным явлением при постменопаузе. С падением количества эстрогенов атрофические процессы усиливаются.
Если менструация еще сохранена, атрезия канала опасна, потому что любые выделения должны быть выведены из канала. Атрезия может привести к застою слизи в полости, она может забрасываться в фаллопиевы трубы и вызывать воспаление в матке и трубах. Тогда поднимается температура, появляется боли в животе и нарастает общая интоксикация. В постменопаузе ситуация может повториться, поскольку в матке может образовываться серозная жидкость. Требуется проведение УЗИ. При необходимости можно провести бужирование канала, т.е. рассекание спаянных тканей.
Цервикальный канал может атрезироваться в менопаузе и провоцироваться патологическими причинами: серозометра, полипы, гиперплазия эндометрия под действием гормонов вместо атрофии, злокачественные образования, ИППП, оперативные вмешательства на яичниках и матке, диагностические выскабливания, кесарево, аборты, особенности генетики развития репродуктивных органов.

Источники:
http://promesyachnye.ru/rasshirenie-cervikalnogo-kanala-pri-menopauze/
http://vklimakse.ru/mazok-pri-menopauze.html
http://medistoriya.ru/ginekologiya/vospalenie-cervikalnogo-kanala.html