Синдром горящего рта при климаксе
Протекание и симптомы климакса

Симптомы климакса и его протекания зависят во многом от конституции тела.
Обычно хрупкие женщины с дефицитом веса будут страдать от проявлений остеопороза, психоэмоциональных нарушений.
Женщин с избыточным весом будут беспокоить головные боли, гипертония, ожирение.
Женщины, которые в молодости сталкивались с такими проблемами, как нарушение цикла, предменструальный синдром, бесплодие, должны быть готовы к тому, что климакс у них будет тяжелым и доставит немало неприятностей.
Напрямую зависит тяжесть проявления симптомов климакса и от генетически обусловленного темпа прекращения выработки организмом эстрогенов. Если уровень гормона в крови женщины снижается очень медленно, она может вообще не обращать внимания на появление симптомов климакса, потому что они не будут доставлять ей заметного беспокойства.
Но если организм теряет эстрогены быстро, женщина будет испытывать значительные неудобства и переживать самые неприятные минуты, причем довольно часто. Наибольшие проблемы возникают у женщин, которые резко лишаются притока эстрогенов в кровь: из-за облучения, химиотерапии или же из-за удаления яичников хирургическим путем.
Однако при всем при этом климакс ни в коем случае нельзя воспринимать как болезнь. Человеческий организм меняется на протяжении всей жизни. Но в период климакса эти изменения происходят более интенсивно, сопровождаются довольно-таки ощутимыми симптомами и поэтому так заметны.
Основными симптомами климакса являются:
— приливы крови, сопровождающиеся чувством жара,
— сильное сердцебиение,
— головокружение,
— головная боль,
— нарушение сна,
— эмоциональная неуравновешенность,
— периодическое онемение и дрожание пальцев, ощущение покалывания в них,
— неприятные вкусовые ощущения,
— спазмы и судороги, сухость слизистых оболочек — это симптомы постменопаузы, они могут начать беспокоить женщину спустя два года или даже пять лет после наступления климакса.
Есть женщины, у которых в климактерический период не появляется ни одного из этих симптомов. Есть и другие, которые в полной мере испытали все перечисленные выше неприятности. Но и тот, и другой вариант — редкость.
Большинство женщин в той или иной мере сталкиваются и с приливами, и с бессонницей, и с психологическим дискомфортом. Это абсолютно нормально. Помните, что такие нарушения — это проявления гормональных изменений, которые происходят у каждой женщины, вступившей в климактерический период.
И независимо от того, будете ли вы лечить их или нет, большинство из них наверняка исчезнут после того, как ваш организм приспособится к новому гормональному уровню.
Но когда климакс в самом разгаре, есть смысл принять действенные меры. Женщина способна справиться с неблагополучием в организме: если не исключить его вовсе, то хотя бы значительно ослабить.
Основные симптомы климакса
Наиболее характерный симптом климакса — приливы.
Внезапно возникает ощущение жара, охватывающего все тело, и в особенности его верхнюю половину, лицо и шею. Температура тела повышается, пульс учащается, кожа краснеет или покрывается красными пятнами. Как правило, все это сопровождается еще и обильным потоотделением. Этот, симптом встречается более чем у половины всех женщин.
Иногда ему предшествует необъяснимое ощущение тревоги. У одних приливы — кратковременные эпизодические приступы легкого жара, у других они напоминают жар от находящейся рядом раскаленной печи. Затем происходит резкое снижение внутренней температуры. В ответ на это кожа реагирует выделением пота, чтобы отдать тепло и компенсировать перепад температуры.
Приливы могут следовать один за другим или же возникать изредка, преимущественно по ночам. Бурная реакция организма, перепады температуры тела, неожиданные ощущения жара и озноб могут превратить ночной отдых в настоящее мучение. И нет ничего необычного и удивительного в том, что во время приливов постоянно нарушается сон.
Все факторы, которые приводят к повышению температуры и расширению капилляров кожи, — горячие напитки и острая пища, физические упражнения и слишком теплая одежда, стресс и волнение, алкоголь и кофеин — способны спровоцировать приливы крови у предрасположенных к ним женщин.
Головная боль характеризуется внезапными приступами боли, обычно охватывающими только одну сторону головы. Этому часто предшествует чувство сонливости, разбитости, тошноты, мелькание «мушек» перед глазами. Головная боль развивается постепенно. Продолжительность приступа — от нескольких часов до нескольких суток. Причина мигрени — нарушение кровообращения некоторых участков мозга в результате спазма сосудов, вызывающего повышение внутричерепного давления.
Головные боли у женщин могут регулярно проявляться в более раннем возрасте во время менструации. Как правило, при приближении к климаксу они ослабевают или же исчезают вовсе; однако у некоторых, напротив, усиливаются. Бывают случаи, когда женщины, не страдавшие ранее от мигреней, впервые сталкиваются с ними именно в климактерический период.
Также причиной головных болей могут быть стрессы, чувство тревоги, усталости, пережитое беспокойство, а также проблемы с пищеварением. Чрезмерное мышечное напряжение в спине, плечах или шее может вызвать затруднения с кровообращением и также стать причиной головной боли. Мигрени могут быть вызваны аллергическими реакциями на различные виды продуктов, боль в этом случае возникает либо выше бровей, либо в затылочной части.
В период климакса многие женщины обращаются к врачам с жалобами на повышенное давление.
В основе этого недомогания лежит усиление напряжения стенок всех мелких артерий, в результате чего эти кровеносные сосуды сужаются, что в свою очередь препятствует продвижению по ним крови.
Давление крови на стенки сосудов при этом заметно возрастает. Следует отметить, что регулирование сосудистого тонуса связано с уровнем эстрогенов и прогестерона крови. При климаксе этот процесс нарушается, что и приводит к появлению данного симптома.
Периодическое повышение давления может постепенно перерасти в гипертонию. Это довольно распространенное заболевание, приводящее к склеротическим изменениям в сосудах. Гипертония может стать причиной многих тяжелых сердечно-сосудистых недугов. Чтобы этого не произошло, необходимо следить за давлением и вовремя принимать меры: проконсультироваться у своего лечащего врача и выполнять все его рекомендации. Значительную помощь в подобной ситуации может оказать фитотерапия.
Главная причина возникновения повышенного давления — перенапряжение нервной системы, поэтому избегайте стрессов и переживаний. Противопоказано курение, так как оно приводит к сужению и спазмам сосудов. Кроме того, развитию гипертонии способствует избыточный вес, а также соленая и жирная пища.
Во время климакса много женщин жалуются на нарушение сна и бессонницу. Этот симптом тоже вызван снижением уровня эстрогенов в организме. Зачастую он появляется еще до наступления этого периода и, в отличие от других симптомов, в постклимактерический период не исчезает. Сон становится менее продолжительным, более чутким, и организм постепенно приспосабливается к такому режиму.
Ночные приливы крови способны свести к минимуму ночной сон и отдых.
Это одна из причин бессонницы. Есть и другая — так называемое увеличение латентности сна, то есть периода с того момента, как человек закрывает глаза, до того, как он погрузится в сон. Так вот, в период климакса этот промежуток увеличивается и опять же у каждой женщины — по-своему.
Женщины, столкнувшиеся с проблемой нарушения сна, спят не так крепко, как раньше. Теперь глубокому сну отводится гораздо меньше времени и значительно больше — его легким прерывистым фазам. Необходимо максимально исключите стрессогенные факторы и постарайтесь не нервничать по пустякам.
Напряжение, тревожность, раздражительность — психологические доминанты климакса. Даже незначительные мелочи могут вызывать неадекватно сильные отрицательные эмоции. Не нужно заострять внимание на подобных реакциях и усугублять и без того тяжелое эмоциональное состояние, доводя его до стрессов и депрессии. При этом следует помнить, что напряжение относится к симптомам раннего климакса и обычно проходит в течение года.
Кроме того, раздражительность может быть вызвана еще одним признаком климакса — забывчивостью. Ухудшившаяся память приводит к раздражению, которое, в свою очередь, отрицательно сказывается на процессах памяти. Тем не менее забывчивость не должна причинять беспокойство. Даже если она не исчезнет после климакса, женщины довольно быстро адаптируются к ней, научившись несколько иначе организовывать свою жизнь.
Сухость слизистых оболочек — естественная проблема постменопаузы. Недостаточное количество эстрогенов в системе кровообращения уменьшает выработку жидкости в организме. К примеру, сухость глаз — довольно распространенный симптом климакса.
Слезящиеся глаза — также признак развивающейся сухости глаз, ведь таким образом глаза пытаются компенсировать недостаток смазывающей жидкости. Если появился этот симптом, следует поберечь слизистые оболочки. Для этого увлажняйте воздух в доме. Избегайте табачного дыма, остерегайтесь ветра, смога, сухого жаркого и слишком холодного воздуха.
Сухость или жжение во рту — тоже типичный симптом климакса, как правило, со временем исчезающий. Причиной сухости во рту могут стать медикаменты: например, противогипертонические, возбуждающие, антигистаминные или мочегонные средства.
Чтобы ослабить это явление, сократите потребления алкоголя, острой и соленой пищи, откажитесь от курения. Кроме того, сухость во рту может оказаться вестником тяжелого заболевания — сахарного диабета, поэтому, заметив у себя этот симптом, сделайте анализ крови на содержание в ней сахара.
Следует напомнить, что все слизистые оболочки организма женщины являются эстрогензависимыми, снижение уровня эстрогенов крови в период климакса приводит к атрофии слизистых не только рта и конъюнктивы глаз, но и кишечника, желчного пузыря, желудка, мочевого пузыря, уретры, влагалища.
Поэтому типичными заболеваниями в период постменопаузы являются атрофические гастриты, колиты, дискинезии желчных путей, недержание мочи, кольпиты и циститы.
Главное при спазмах и судорогах потреблять достаточное количество магния, кальция и калия, а также тщательно беречь себя от переохлаждения. Внимательно следите за погодой и одевайтесь соответственно. Промокшие ноги, легкомысленно оставленная дома шапка или забытые перчатки — вот частые причины спазмов и судорог.
И одежда, и обувь должны быть не только теплыми, но и удобными, чтоб не сдавливать сосуды и не препятствовать нормальной циркуляции крови. Для здоровья сосудов хорошее кровообращение просто необходимо; чтобы его стимулировать, надо больше двигаться.
Боль появляется из-за сжавшихся кровеносных сосудов, поэтому внезапно возникший спазм можно ослабить путем стимулирования кровообращения в мелких артериях. Можно применить такой прием: несколько раз встряхнуть кистями рук и резким движением выбросить руки вперед.
Кроме того, женщины часто жалуются на судороги ног по ночам. Избежать их можно, если в рационе будет достаточно магния, кальция и калия. Восполнить дефицит этих веществ помогут витаминные комплексы и биологически активные добавки.
Также необходимо избегать сильно охлажденных продуктов, например, замороженной пищи, холодных напитков. Непременно откажитесь от курения. Оно крайне нежелательно потому, что приводит к резкому сужению кровеносных сосудов. Причиной спазмов и судорог может быть начинающийся остеопороз.
Сильное сердцебиение и онемение пальцев — это результат активной деятельности гипоталамуса и его рецепторов, приводящей к нестабильной работе вазомоторной.
Еще один типичный симптом климакса — необычный привкус во рту, который, как и другие, со временем исчезает. Обычно женщины отмечают у себя металлический или соленый привкус. Причины этого явления еще не до конца ясны медикам.
Синдром «Горящего рта»
Содержание
Что такое синдром «горящего рта»?
Синдром «горящего рта» (СГР) – заболевание, проявляющееся болью и дискомфортом во рту, на губах или языке. Если нет другой явной причины подобной боли, это называется первичным синдромом «горящего рта». Если боль вызвана другим заболеванием, то это – вторичный синдром «горящего рта».
Синдром «горящего рта» распространен как среди мужчин, так и среди женщин, но чаще встречается у женщин. В большинстве случаев это характерно для женщин во время наступления менопаузы или после нее.
Каковы симптомы синдрома «горящего рта»?
У лиц с синдромом «горящего рта» часто возникает такое ощущение, как будто они обожгли полость рта горячей жидкостью. Также они могут испытывать сухость или боль во рту, ощущать горький или металлический привкус. У некоторых лиц с данным заболеванием боль постоянная. У других она может проходить, а затем повторяться снова. Интенсивность боли при синдроме «горящего рта» может быть умеренной в первой половине дня, а затем постепенно прогрессировать в течение всего дня.
Каковы причины синдрома «горящего рта»?
Исследователи полагают, что одной из возможных причин возникновения синдрома «горящего рта» является проблема в нервах, контролирующих вкусовые и болевые ощущения на языке. К другим возможным причинам относятся следующие:
- Дефицит питательных веществ
- Контактная аллергия на продукты, пищевые ароматизаторы или другие пищевые добавки
- Прием некоторых лекарственных препаратов
- Гормональные перестройки в организме женщин во время менопаузы
- Сухость во рту
Некоторые заболевания, такие как кислотный рефлюкс также могут быть причиной жжения в полости рта.
У лиц с синдромом «горящего рта» часто встречается депрессия и тревога, но до конца неизвестно, являются ли эти проблемы причиной заболевания, или же длительная боль при синдроме «горящего рта» приводит к развитию депрессии и тревоги.
Как врач диагностирует синдром «горящего рта»?
Простого метода диагностики синдрома «горящего рта» не существует. Для того чтобы выяснить, что могло стать причиной возникновения жжения врач осмотрит полость рта и подробно расспросит об истории вашего заболевания. Также врач может провести несколько исследований, чтобы выяснить причину ваших симптомов. Если причина не будет установлена, то вполне вероятно, что у вас первичный синдром «горящего рта».
Как обычно лечится синдром «горящего рта»?
Тактика лечения будет зависеть от причины возникновения боли в полости рта. Если врач установит конкретную проблему, вызывающую симптомы, то лечение этой проблемы может облегчить боль. Например, симптомы, вызванные дрожжевой инфекцией, называющейся кандидозом, можно вылечить противогрибковыми лекарственными препаратами. Специальные заменители слюны помогут облегчить сухость во рту. При наличии дефицита питательных веществ врач может рекомендовать вам прием витаминов группы В, железа, фолиевой кислоты или цинка.
Если врачу не удается установить причину возникновения симптомов, он сосредоточит свою тактику лечения на том, чтобы облегчить боль и дискомфорт. Некоторые лекарственные препараты, в том числе для лечения депрессии и тревоги, также могут быть эффективны при синдроме «горящего рта». Причина того, что эти лекарственные препараты помогают остается невыясненной. Считается, что они могут влиять на работу нервов в полости рта. К счастью, у 30-50% лиц с данным заболеванием улучшение состояния наступает самостоятельно. Так что вылечиться можно и без лечения.
Какие меры можно предпринять для облегчения самочувствия?
Ниже приведены советы для облегчения симптомов при синдроме «горящего рта»:
- Пейте больше жидкости
- Подержите во рту кусочек льда
- Избегайте приема горячих, пряных продуктов
- Избегайте применения ополаскивателей для полости рта, содержащих спирт
- Попробуйте использовать зубную пасту другой марки
- Избегайте употребления в пищу продуктов и напитков с высоким содержанием кислот, таких как, цитрусовые, газированные напитки и кофе
- Избегайте приема алкоголя и табачных изделий
Почему трудно поставить диагноз «синдром горящего рта»?
О статье
Синдром горящего рта (СГР) — это хронический, трудно поддающийся лечению орофациальный синдром, характеризующийся наличием ощущения жжения на слизистой ротовой полости при отсутствии специфического повреждения. Наиболее часто встречается у женщин в климактерическом периоде или менопаузе. Распространенность СГР колеблется, по данным различных международных исследований, от 0,6 до 15%. Этиология СГР предполагает взаимодействие нейрофизиологических механизмов и психологических факторов. Наиболее часто пациенты описывают боль как жжение, горение, покалывание, раздражение, болезненность и онемение слизистой рта, изменение чувствительности. Нейропатические механизмы развития СГР можно разделить на возможные подтипы: периферическая нейропатия (50–60%), субклиническая нейропатия тройничного нерва (20–25%) и центральная дофаминергическая гипофункция базального ганглия (20–40%). Более 40% пациентов отмечают улучшение в ответ на применение препаратов, используемых при нейропатической боли. Таким образом, несмотря на существующие проблемы в классификации, недостаточность знаний по патофизиологии СГР, уже разработаны для применения в ежедневной практике диагностические критерии заболевания и различные варианты его лечения. Внедрение новых анкет и алгоритмов лечения позволит чаще выявлять данную сложную патологию и успешно ее лечить.
Ключевые слова: синдром горящего рта, нейропатическая боль, анкета для диагностики лицевой боли.
Для цитирования: Корешкина М.И. Почему трудно поставить диагноз «синдром горящего рта»? // РМЖ. Медицинское обозрение. 2018. №9. С. 10-13
Why is it difficult to diagnose «burning mouth syndrome»? M.I. Koreshkina LLC “AVA-PETER”, Saint Petersburg Burning mouth syndrome is a chronic, refractory orofacial syndrome characterized by the presence of a burning sensation on the oral mucosa in the absence of specific damage. Most commonly found in women in a climacteric period or menopause. According to various international studies, prevalence of burning mouth syndrome varies from 0.6 to 15%. An etiology of burning mouth syndrome involves the interaction of neurophysiological mechanisms and psychological factors. Most often, patients describe the pain as stinging, burning, tingling, irritation, soreness and numbness of the oral mucosa, a change in sensitivity. Neuropathic mechanisms of burning mouth syndrome can be divided into possible subtypes: peripheral neuropathy (50–60%), subclinical trigeminal neuropathy (20–25%) and central dopaminergic hypofunction of the basal ganglia (20 to 40% of cases). More than 40% of patients report about improvement in response to the drug administration in neuropathic pain. Thus, despite the existing problems in the classification, lack of knowledge on the pathophysiology of burning mouth syndrome — diagnostic criteria of the disease and various treatment options have already been developed and are ready for use in daily practice. The introduction of new questionnaires and treatment algorithms will make it possible to detect this complex pathology more often and successfully treat it.
Key words: burning mouth syndrome, neuropathic pain, questionnaire for the diagnosis of facial pain.
For citation: Koreshkina M.I. Why is it difficult to diagnose «burning mouth syndrome»? // RMJ. Medical Review. 2018. № 9. P. 10–13.
Статья посвящена вопросам классификации, патофизиологии синдрома горящего рта, представлены диагностические критерии заболевания и различные варианты его лечения.

Введение
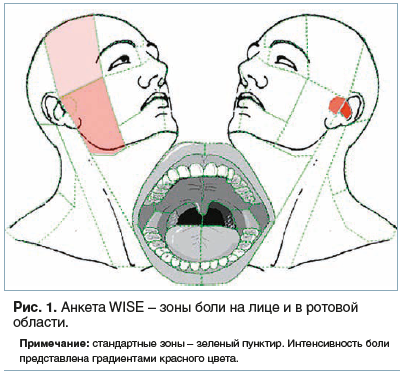
Анкета для диагностики лицевых болей
В последние годы уделяется много внимания новым возможностям диагностики различных вариантов лицевой боли. Для создания диагностического алгоритма может быть использована анкета WISE (web-based Interdisciplinary symptom evaluation — Междисциплинарная оценка симптомов), созданная для диагностики лицевых болей аналогично диагностическим анкетам при других вариантах болевых синдромов [3]. Анкета позволяет оценить комплекс соматических и психологических симптомов. Первая часть анкеты включает общую информацию: пол, возраст, рост, вес, известные аллергические реакции, социальный статус, образование и профессиональную деятельность. В этой анкете фиксируются не только локализация болевого синдрома до и после лечения (рис. 1), но и характеристики болевого синдрома, схема приступов (рис. 2). Описание болевого синдрома включает лицевую и головную боль, боль, давление и шум в ухе; височно-нижнечелюстном суставе (щелчки, крепитация) и ограничение его подвижности при открывании и закрывании рта; ограничение при жевании, приеме жидкостей и т. д. Важной частью являются вопросы о продолжительности болевого синдрома (меньше или больше 3 мес.), частоте возникновения приступа боли — в день, неделю за последние 4 нед. Важной составляющей является определение паттерна болевого синдрома: постоянная боль с легкими или сильными обострениями или наличие приступов без фоновой боли (рис. 2). Также в опросник включены различные проблемы с зубами, неприятные или необычные ощущения в полости и на слизистой рта. Имеются также вопросы о болях в различных частях тела и конечностях; других важных симптомах: слабости, сонливости, головокружении, тошноте. Включены и вопросы о наличии у пациента стресса, тревоги и депрессии. Анкета заполняется как минимум дважды — до и после лечения, что дает возможность оценить изменение объема, интенсивности и частоты болевого синдрома и помогает врачу получить более объективный результат. WISE — это новый инструмент для врача, который помогает в клинической работе с пациентами с лицевой болью, дает возможность персонифицировать лечение и может использоваться врачами разных специальностей, сталкивающимися с данной проблемой (рис. 3).


Существует необходимость перевода данной анкеты на русский язык и распространения информации с целью упрощения диагностического алгоритма для врачей различных специальностей: неврологов, стоматологов, врачей семейной медицины.
В РФ крайне редко ставится диагноз СГР. Распространенность СГР колеблется, по данным различных международных исследований, от 0,6 до 15% [4]. Эпидемиологические исследования показали, что распространенность выше у женщин в пери- и постменопаузальном периоде жизни — в возрасте от 38 до 78 лет и выявляется в 12–18% случаев, не встречается у детей и подростков [5]. Отмечено, что частота синдрома увеличивается как у женщин, так и у мужчин с возрастом. СГР чаще встречается у женщин (в соотношении к мужчинам от 3:1 до 16:1, по разным литературным дан-
ным) [6]. Данный диагноз ставится на основе критериев диагностики МКГБ. СГР относится к 13-й группе — «Болевые поражения черепных нервов и другие лицевые боли». В этой группе находится и невралгия тройничного нерва [2].
13.11 Синдром горящего рта — Burning mouth syndrome (BMS)
Описание: боль или дизестезия в ротовой полости, повторяющаяся ежедневно более 2 ч в день более 3 мес., без каких-либо клинических подтверждений повреждения. Диагностические критерии:
A. Боль в области рта, соответствующая критериям
B и C.
B. Повторяется ежедневно более 2 ч в день на протяжении более 3 мес.
C. Наличие 2 характеристик:
чувство жжения;
ощущается поверхностно в слизистой оболочке полости рта.
D. Слизистая оболочка полости рта не имеет повреждений или изменений, включая сенсорное тестирование.
E. Не является каким-либо другим заболеванием по МКГБ 3-го изд.
Комментарий:
Боль обычно двусторонняя; наиболее часто локализуется в кончике языка.
Интенсивность боли может колебаться.
Этиология синдрома горящего рта
Клиническая картина
Классификации
Патофизиология синдрома горящего рта
Лечение
Заключение
Литература
Похожие статьи в журнале РМЖ
Статьи на эту же тему
В статье представлены подходы к дифференциальной диагностике, новым методам инструментальн.
В статье представлены данные о распространенности, классификации, патогенезе, клинических .
Источники:
http://medbe.ru/health/zhenskoe-zdorove/protekanie-i-simptomy-klimaksa/
http://www.zdrav.kz/azbuka/sindrom-goryashchego-rta
http://www.rmj.ru/articles/bolevoy_sindrom/Pochemu_trudno_postavity_diagnoz_sindrom_goryaschego_rta/