При климаксе есть неприятные ощущения во влагалище
Сухость влагалища при климаксе: как избавиться от дискомфорта
Симптомы климакса у женщин. Крем для лечения сухости влагалища


Сухость влагалища при климаксе — это очень распространенный симптом, с которым сталкиваются многие женщины. Дело в том, что при климаксе женский организм испытывает серьезную гормональную перестройку. Этот процесс сопровождается множеством неприятных ощущений, которые снижают качество жизни. Одним из них является существенный дискомфорт в интимной зоне. Рассмотрим, что делать и как лечить сухость влагалища при климаксе.

Симптомы
Признаки недуга могут иметь различную степень тяжести. Некоторых сухость влагалища беспокоит исключительно во время секса. У других же дискомфорт наблюдается в повседневной жизни на постоянной основе. Как правило, данный признак сопровождается рядом других, не менее дискомфортных ощущений:
- Зуд и жжение внутри влагалища.
- Опорожнение мочевого пузыря сопровождается болезненными ощущениями.
- Во время полового акта практически не выделяется естественная смазка, это может привести к болезненным ощущениям и выраженному дискомфорту.
- Отечность и гиперемия слизистых оболочек влагалища.
Все вышеперечисленные симптомы более выражены после полового акта. У некоторых женщин появляются даже кровянистые выделения. Это связано с тем, что слизистая пересушена — физическое воздействие приводит к микротравмированию и частичному разрыву эпителия. Все эти факторы в комбинации способны спровоцировать болевые ощущения, развитие инфекции и воспалительным процессам. Часто у женщин на фоне климакса и дискомфортных ощущений происходит снижение либидо.
Причины
Сухость влагалища — это характерный симптом менопаузы. Основная причина заключается в возрастной гормональной перестройке, которую испытывает организм женщины. В первую очередь происходит значительное снижение уровня полового гормона — эстрогена. Недостаточное содержание эстрогена приводит к нарушению выработке естественной слизи, которая поддерживает увлажнение слизистой во влагалище.
Также стоит отметить, что дефицит данного гормона приводит к прекращению выработки коллагена организмом. Это приводит к тому, что слизистые оболочки и кожный покров становятся менее упругими и совсем не эластичными. Именно по этой причине стенки слизистой становятся истонченными и наиболее уязвимыми к различного рода инфекциям и травмам.
Кроме физиологических причин, речь может идти о патологических факторах. Они могут возникнуть во время климакса, усугубляя самочувствие женщины. Речь может идти об эндокринных заболеваниях, аллергической реакции и различных воспалительных патологиях, например, о вульвовагините.
Нужно ли лечить сухость влагалища?
Несмотря на тот фактор, что сухость влагалища во время климакса является вариантом нормы, при отсутствии своевременного лечения это может привести к развитию осложнений. Чтобы этого не допустить, проблему нужно решать по мере ее появления. Рассмотрим ряд последствий, которые могут возникнуть при отсутствии симптоматического лечения:
- Атрофия слизистого эпителия.
- Повреждение тканей внутри влагалища, потеря их эластичности.
- Мочеполовая атрофия.
- На фоне травмированной слизистой часто случается развитие инфекции.
- Хроническая форма вульвовагинита.
Также следует отметить, что на фоне признаков климакса у многих женщин развивается депрессия. Чтобы не столкнуться с этими неприятными последствиями, настоятельно советуем приступить к лечению сухости влагалища при климаксе. При своевременной терапии женщина возвращается к привычному образу жизни и навсегда забывает о мучительных симптомах.
Лечение сухости влагалища при климаксе
Сухость влагалища при климаксе поддается лечению, но требует комплексного подхода. Помимо медикаментозных средств, специалисты рекомендуют принимать витамины, чтобы не допустить дефицита полезных витаминов и микроэлементов — это лишь усугубит патологический процесс. К тому же следует уделить особое внимание питанию — оно должно быть полноценным и сбалансированным. Для облегчения симптоматики можно воспользоваться народными рецептами, однако их действие довольно-таки кратковременно. Советуем не заниматься самолечением и обратиться к врачу-гинекологу.
Что касается медикаментозных средств, врачи могут назначить таблетки с содержанием гормонов в комбинации с гормональными местными препаратами. Гормональная терапия быстро решит проблемы с сухостью и другими неприятными ощущениями. Например, хорошими отзывами обладает крем Овестин. Этот препарат продается в аптеках без рецепта, весьма прост в использовании и имеет высокую эффективность.
Крем Овестин
Крем Овестин — это европейский препарат, который используется для лечения местных симптомов менопаузы, вызванных дефицитом эстрогена. Данный препарат может помочь избавиться не только от сухости влагалища, но и таких неприятных ощущений, как жжение, дискомфорт и боль во время полового акта и даже недержание мочи. Средство обладает хорошей переносимостью, относится к местным препаратам.
Действующим веществом крема Овестин является эстриол — это аналог женского гормона, который относится к группе эстрогенов. Данное средство действует исключительно на урогенитальный тракт, а также отвечает сразу за несколько факторов:
- Способствует нормализации микрофлоры влагалища.
- Восстанавливает нормальное мочеиспускание, предупреждает недержание мочи.
- Снижает риск развития вагинальных инфекций.
- Ускоряет кровообращение в области малого таза.
Крем Овестин полностью безопасен для женского организма и помогает в короткие сроки решить проблему интимного характера. Способ применения не вызывает трудностей. В комплекте с кремом идет специальный аппликатор, в него нужно набрать крем (делать это очень просто по принципу шприца), далее содержимое аппликатора вводят внутрь влагалища. В официальной инструкции все подробно описано, как правильно провести данную манипуляцию. Крем Овестин экономно расходуется, одного тюбика хватает примерно на 4 месяца.
Рекомендации специалистов
Можно снизить вероятность возникновения сухости влагалища во время климакса, если соблюдать несколько простых правил:
- При климаксе следует уделять особое внимание гигиеническим манипуляциям — процедуру нужно проводить дважды в день — утром и вечером. Не покупайте различные гели для подмывания, которые содержат в составе различные отдушки и красители.
- Выбирайте ежедневные прокладки без запаха.
- Откажитесь от синтетического нижнего белья, отдайте предпочтение натуральному хлопку.
- Начинайте лечение сразу как только проявились первые тревожащие признаки и продолжайте для поддержания эффекта. Своевременная терапия позволит избежать последствий и осложнений.
Сухость во влагалище во время климакса — это нормальное явление, с которым сталкивается практически каждая женщина. Не нужно бояться, стесняться этой темы, замыкаться в себе. Посетите врача, который назначит вам полноценное лечение. Будьте здоровы!
Источники:
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ.
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Вагинит
Автор: Цельмер Н.Е., акушер-гинеколог, стаж с 2007 года, первая квалификационная категория.
Вульвовагинит – это воспалительное заболевание наружных половых органов женщины.
Вульвовагинит по локализации делят на вульвит и вагинит.
При вагините (второе его название – «кольпит») – воспаляется слизистая оболочка влагалища. При вульвите воспаляется слизистая оболочка малых половых губ и преддверия влагалища.
Вагинит и вульвовагинит являются одной из самых частых причин обращения пациенток к гинекологу, а самыми распространенными жалобами при этом бывают обильные выделения («бели»), зуд и покраснение в области гениталий, болезненные ощущения во влагалище.
Также диагноз «кольпит» или «вагинит» может быть выставлен женщине во время медосмотра, при обследовании по результату влагалищного мазка.
В норме в мазке преобладают молочнокислые бактерии (лактобакетрии и бифидобактерии). Клетки влагалищного эпителия под действием половых гормонов накапливают вещество гликоген, а лактобактерии расщепляют его до молочной кислоты, поэтому среда во влагалище в норме кислая (рН = 3,8-4,5). Это идеальная среда обитания для полезных бактерий, а также их защита от других микроорганизмов – «конкурентов». В норме выделения из влагалища светлые, молочные до 2-3 мл в сутки. Сухости во влагалище у женщины молодого детородного возраста быть не должно. Симптом сухости бывает в менопаузе и при дисфункции яичников и говорит о снижении уровня половых гормонов.
Бактериальный вагиноз – это по сути своей запущенный дисбактериоз без воспаления тканей во влагалище, замещение полезной нормальной микрофлоры бактериями, которых в норме незначительное количество. Они не вызывают воспалительный процесс, потому что организм их знает, привык к ним. Но и поддерживать нормальное состояние влагалища эти микроорганизмы не могут, не справляются, потому проявление дисбактериоза – патологические выделения с запахом.
Вагинит подразумевает в первую очередь воспаление слизистой оболочки в ответ на внедрение инфекционного агента (патогенной флоры).
- Вагинит – это воспаление
- Вагиноз – нарушение микрофлоры.
Также не стоит путать бактериальный вагинит (воспаление, вызванное бактериями) и бакретиальный вагиноз.
Бактериальный
Если инфекционный агент – бактерия, то вагинит называют бактериальным. Бактериальный вагинит можно подразделять на аэробный (вызванный бактериями, которые в процессе жизнедеятельности потребляют кислород), и анаэробный (в этом случае кислород бактериям не нужен). Вызвать вагинит могут и грибы дрожжи. Чаще всего это грибы рода Candida, отсюда название – кандидозный кольпит (вагинит).
Специфический
Специфический вагинит – термин обозначает, что по мазку или посеву из влагалища четко выявлен конкретный возбудитель болезни (например, гонококк, трихомонады, нити мицелия дрожжевых грибков). Лечение такого вагинита будет тоже специфичным, с учетом чувствительности микроорганизма к антибиотикам.
Неспецифический
Неспецифический вагинит не указывает четко на специфического инфекционного агента, передающегося половым путем. Причиной неспецифического вагинита может являться группа стафилококков, стрептококков, кишечной палочки, которые единично присутствуют и в здоровом влагалище, но вызывают воспаление, заместив собой лактобактерии.
Отсюда ответ на следующий волнующий многих вопрос:
Передается половым путем при контакте партнеру только специфический вагинит (то есть, заразиться гонорейным или трихомонадным вагинитом в случае не защищенного секса легко). При неспецифическом вагините риска заразиться нет.
У беременной женщины течение вагинита и наличие воспаления в мазке (как специфического, так и неспецифического) может приводить к неблагоприятному исходу беременности, среди которых:
- инфицированный выкидыш,
- внутриутробное инфицирование плода,
- недостаточность функции плаценты вследствие ее инфицирования, что приводит клинически к задержке роста плода, к многоводию или маловодию,
- преждевременные роды,
- преждевременное излитие околоплодных вод.
Кроме того, если вагинит появился при беременности, то в роды женщина ступит с раздраженной, красной, отечной слизистой стенок влагалища. При вагините стенки более склонны к появлению трещин, легко случаются ссадины и разрывы слизистой в родах. В условиях снижения иммунитета, анемии (часто бывает при беременности и родах), недосыпа вагинит после родов на фоне травмы слизистой влагалища может приобрести рецидивирующий характер.
Когда возникает вагинит?
- При попадании специфического микроогранизма, вызывающего воспаление, половым путем ( трихомониаз, вагинальный кандидоз, гонорея, микоплазмоз, хламидиоз и др.);
- При активации собственной непатогенной микрофлоры во влагалище, которая вытеснила и бифидобактерии и запустила процесс воспаления.
Способствующие этому факторы:
- любое снижение иммунитета у женщины (при беременности, при сахарном диабете, при инфекционных заболеваниях, при длительном приеме глюкокортикоидов, например, при бронхиальной астме или ревматоидном артрите, во время лечения от онкологических заболеваний с помощью химиотерапии);
- несоблюдение правил личной гигиены;
- несоблюдение гигиены половой жизни (частая смена половых партнеров, не защищенный половой контакт);
- длительное или нерациональное применение антибиотиков, что приводит к уничтожению полезных лактобактерий и к дисбактериозу;
- нарушение питания слизистой оболочки при снижении уровня половых гормонов (синдром преждевременной менопаузы, старческая атрофия, создание искусственной менопаузы при лечении химиопрепаратами) и при лучевой терапии онкологических заболеваний;
- другие нарушения эндокринной системы организма женщины (так, при сахарном диабет е и высоком уровне сахара крови клетки эпителия влагалища накапливают гликоген избыточно, создается благоприятная среда для развития грибковой флоры, поэтому сахарного диабета очень характерны рецидивы молочницы; при ожирении в жаркую погоду часто возникает раздражение и опрелости в складках, в паху, в промежности);
- нарушение анатомии влагалища из-за опущения его стенок, выпадения матки – возникает постоянная микротравматизация слизистой;
- вагинит после родов может иметь рецидивирующий характер, если имеется зияние половой щели в результате рубцовых изменений после разрывов в родах или при плохом заживлении эпизиотомии – открыт вход для микроорганизмов;
- повреждения слизистой оболочки при проведении манипуляции во влагалище и в матке (например, травматизация слизистой при введении зеркал и других инструментов, ссадины и микроразрывы в родах);
- аллергия (например, на резину презерватива, или на применение вагинальных кремов или таблеток с целью контрацепции, или на синтетическое нижнее белье).
- вагинит при месячных с нарушением цикла. Например, у пациентки 7 дней идет менструация, а затем еще десять дней мажущие выделения, следующая менструация вообще длилась 2 недели – все это время при подтекании менструальной крови во влагалище его нормальная кислая среда изменяется в сторону более щелочной. Лактобактериям в такой среде жить становится не комфортно. Количество нормальной микрофлоры снижается, таким образом, при нарушениях менструального цикла создаются предпосылки к возникновению вагинита.
Все перечисленные выше моменты способствуют поселению во влагалище необычной для него микрофлоры с дальнейшим развитием воспалительных изменений.
Острый вагинит
В острой стадии вагинита больная жалуется на загрязнение нижнего белья влагалищными выделениями – «белями».
Выделения при остром вагините могут быть густыми, вязкими, от беловатого до коричневого цвета, обильными (до20 мл в день при норме до 2-3 мл). Обильные пенистые желто-зеленые выделения характерны для трихомонадного кольпита. При молочнице, или дрожжевом грибковом кольпите, выделения напоминают творог, хлопьевидные, с запахом кислого молока. Примесь гноя к слизистому отделяемому при гонорее делает выделения «сливкообразными», желтоватыми.
Пациентки в острой стадии также часто жалуются на зуд и жжение в области вульвы, входа во влагалище, иногда из-за этого нарушается сон больной. Половые сношения бывают болезненными – это называется в медицине термином «диспареуния».
Часто к острому вагиниту присоединяется жжение при мочеиспускании и боли в нижней части живота, пояснице. Это чаще всего бывает при поражении специфическим микробом слизистой мочеиспускательного канала – присоединяется цистит.
Повышения температуры при вульвовагинитах обычно нет, гипертермия возникает при осложненных формах заболевания (абсцесс вульвы, изъязвление вульвы) и при распространении инфекции (восходящий путь из влагалища через шейку матки в полость матки, маточные трубы, область придатков).
Хронический вагинит
В хронической стадии вагинита у взрослых больных сохраняются жалобы на выделения из половых путей, реже беспокоят зуд и неприятные ощущения в области влагалища. Хронический вагинит подразумевает вялотекущее длительное течение и склонность к рецидивам чаще 4 раз в год.
Атрофический (постменопаузный или старческий) вагинит
Атрофический вагинит возникает обычно через 3-5 лет после окончания менструации, в результате снижения уровня половых гормонов (эстрогенов) с возрастом. В условиях недостатка эстрогенов эпителий влагалища не накапливает гликоген, становится истонченным и неблагоприятным для жизнедеятельности лактобактерий. Лактобактерии становится все меньше, а клинически у женщины в менопаузе это проявляется выраженной сухостью во влагалище, жжением при мочеиспускании и мытье с использованием мыла, болезненностью при половом акте, появлением кровянистых выделений после полового акта. Чаще всего в атрофическом мазке вообще какая-либо микрофлора отсутствует, но иногда может возникнуть и микробный неспецифический или специфический вагинит. В таком случае на истонченной бледной кровоточащей слизистой легко появляются изъязвления.
Иногда к гинекологу на прием мамы приводят маленьких девочек с явлениями вульвита и вульвовагинита. У ребенка ведь также может случиться снижение иммунитета, активация собственной не патогенной флоры, он тоже может получать антибиотики, болеть диабетом.
Девочки в таких случаях жалуются на зуд в преддверии влагалища, на трусиках мама может видеть «бели», иногда ребенок просто начинает плакать, держась рукой за низ живота и промежность. Бывает, что маленькие девочки 3-5 лет (в возрасте повышенного внимания ребенка к своим половым органам) могут ввести в преддверие влагалища маленькие игрушки, например, детали от конструктора или «киндер-сюрприза», которые потом вызывают воспаление внутри.
Если вовремя заметить неладное, то все поправимо. В хронической же форме у маленьких девочек возникают синехии (сращения) стенок влагалища, белые спайки-нити в области мочеиспускательного канала и промежности. Такие сращения потом требуется разделять и долго лечить.
Врач обращает внимание на характер жалоб пациентки, расспрашивает ее о возможной провокации болезни – женщина может рассказать о смене полового партнера, эпизоде бесконтрольного приема антибиотиков, недавнем аборте, приеме оральных контрацептивов с высоким содержанием эстрогенов и др.
Что увидит гинеколог при осмотре
- При осмотре на гинекологическом кресле обращает на себя внимание краснота слизистой малых половых губ и кожи вокруг входа во влагалища, на слизистой может быть беловатый налет, творожистые хлопья.
- Мочеиспускательное отверстие может быть отечным и припухшим.
- Слизистая также раздражена, красная, отечная, может кровоточить при контакте с гинекологическим зеркалом.
- На стенках влагалища также может присутствовать воспалительный белый налет, творожистые выделения, а на зеркалах скапливаться пенистые, сливкообразные или обильные молочные выделения, иногда с запахом.
Основные методы диагностики и подтверждения вульвовагинита –
- бактериоскопический (исследование мазков из влагалища, шейки матки, и уретры на стекле под микроскопом)
- бактериологический (посев выделений на средах с наблюдением за ростом микроорганизмов). В процессе высевания микробов можно также сразу определить и чувствительность его к различным антибактериальным препаратам, что облегчает в некоторых случаях выбор схемы лечения.
Пациенткам с повышением температуры и частыми рецидивами кольпита назначается УЗИ органов малого таза для исключения распространения инфекции выше влагалища (матка, маточные трубы и яичники).
Если при осмотре выявляется вагинит и эрозия шейки матки, признаки воспаления цервикального канала шейки матки, кондиломы – следует обязательно обследовать пациентку на уреаплазмоз, хламидиоз и вирус папилломы человека и вирус герпеса. В условиях инфекции и вагинита эрозии шейки матки длительно не заживают, кровоточат, требуют вначале лечения воспалительного процесса.
Мазок из влагалища
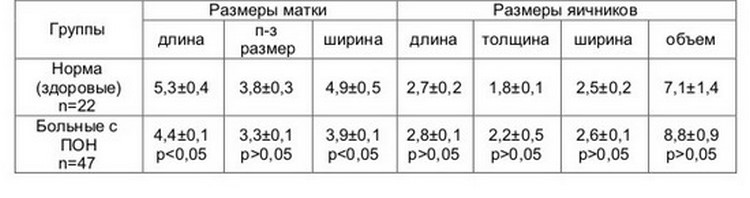
В таблице представлена сравнительная картина нормального мазка из влагалища и измененного (при различных заболеваниях):
Как лечить зуд и жжение во влагалище при климаксе
Гормональные изменения, возникающие в период климакса, оказывают существенное влияние на слизистую влагалища. Зачастую женщины испытывают существенный дискомфорт в интимной зоне, что проявляется жжением и сухостью во влагалище. Причины неприятных ощущений в интимной зоне многочисленны. Их выявление обуславливает разный подход в лечении.

Климакс и дискомфорт в интимной зоне
Атрофия слизистой влагалища, вызывающая жжение и зуд интимной зоны, во время климакса является неизбежным явлением. Кроме того, слизистая теряет свои защитные свойства, что проявляется развитием воспалительного процесса.
Зуд и жжение во влагалище считаются закономерным следствием изменений, которые происходят при климаксе. Данный период отличается постепенным угасанием гормональной функции яичников. Несмотря на то, что климакс затрагивает непосредственно функционирование яичников, этот процесс охватывает практически весь женский организм.
Гормоны, вырабатываемые яичниками, необходимы для слаженной работы всех без исключения органов и систем организма женщины. В частности, гормон эстроген влияет на работу сердечно-сосудистой системы, опорно-двигательного аппарата, желудочно-кишечного тракта, различных желез, в том числе щитовидную и молочные. Необходимый уровень эстрогенов важен для эмоционального фона.
Изменения слизистой влагалища и возникновение зуда, жжения обусловлены сокращением, а затем и полным отсутствием эстрогенов. Угасание гормональной функции происходит в течение многих лет, что отражают разные фазы климакса.
- Пременопауза. На данном этапе появляется закономерное снижение продукции эстрогенов. Менструальные циклы могут удлиняться или сокращаться. Изменения также касаются объёма кровянистых выделений при месячных. У некоторых женщин наблюдаются ациклические кровотечения. Началом пременопаузы гинекологи условно считают возраст 45 лет. Однако угасание функционирования яичников может наступить как раньше, так и позже. При наличии единичных овуляций сохраняет способность к зачатию.
- Менопауза. Этап отличается непродолжительностью и охватывает дату последней менструации, включая последующий год после неё. Некоторые гинекологи считают, что продолжительность менопаузы следует увеличить до двух лет после окончания последней менструации.
- Перименопауза. Это продолжительный этап, который включает как пременопаузу, так и менопаузу.
- Постменопауза. Данная фаза является завершающей, так как после неё наступает старость в возрасте 65-69 лет.
Первые изменения, которые возникают в фазу пременопаузы, незначительны. Как правило, здоровые женщины отмечают лишь лёгкий дискомфорт интимной зоны. Постепенно, с уменьшением количества эстрогенов возникают неприятные ощущения в интимной зоне. Многие женщин замечают чувство сухости и жжения, которые существенно ухудшают качество интимной жизни.
Жжение и зуд обостряются после проведения гигиенических процедур. Это связано с удалением тонкого защитного слоя влагалища. Женщины в период климакса испытывают:
- раздражение половых губ;
- потерю чувствительности клитора;
- неприятные ощущения под кожей;
- жжение во время мочеиспускания, половых контактов, соприкосновении слизистой с нижним бельём.
Сухость и жжение во влагалище являются одним из проявлений климакса. Тем не менее, следует учитывать, что данные дискомфорт в интимной зоне может указывать на различные патологии. Чтобы устранить зуд и жжение необходимо провести дифференциальную диагностику. Лечение зависит от результатов диагностики.
Причины
Изменения слизистой влагалища обусловлено гормональной перестройкой в период климакса. Женский организм начинает функционировать в условиях дефицита гормонов. На более поздних стадиях климакса наблюдается полное отсутствие синтеза эстрогенов, что вызывает различные симптомы со стороны органов и систем.
Наибольшее влияние отсутствие необходимого количества половых гормонов оказывает на слизистую влагалища. Известно, что слизистая влагалища выполняет защитную функцию. Благодаря женским половым гормонам на поверхности слизистой образуется гликоген, который превращается в молочную кислоту при расщеплении лактобациллами. Эта кислота поддерживает необходимый уровень кислотности влагалища. Оптимальная кислотность позволяет бороться с патогенной микрофлорой. На поверхности слизистой также образуется гликокаликс – тонкая защитная биоплёнка. При резком снижении эстрогенов нарушается кислотность влагалища, и защитные функции ослабевают.
Эстрогены также влияют на продуцирование цервикальной слизи шейки матки. Слизь образуется железами цервикального канала. Её оптимальная консистенция не позволяет проникнуть в стерильную маточную полость из влагалища, которое населено различными микроорганизмами.
Таким образом, гормональная перестройка вызывает изменения слизистой, которые проявляются субъективными ощущениями зуда и жжения в интимной зоне. Кроме того, данный фактор является предпосылкой для развития воспалительного процесса за счёт ослабления механизма защиты.

Возникновение жжения и зуда во влагалище может быть обусловлено несколькими патологическими состояниями. Их обнаружение является необходимым условием эффективности лечения.
Сахарный диабет
Известно, что повышенный уровень в крови глюкозы вызывает различные нарушения со стороны сосудов. В результате кровоснабжение тканей ухудшается. Постепенно происходит повышение глюкозы в моче, что сопровождается раздражением слизистой влагалища. Примечательно, что при сахарном диабете нередко развивается хроническая молочница. Основным симптомов кандидоза или молочницы являются жжение и зуд в интимной области.
Заболевания органов мочевыделительной системы
Выделения из уретры содержат продукты распада мочевины. Данный фактор может быть причиной появления раздражения влагалища, сухости и жжения. Кроме того, заболевания мочевого пузыря нередко сопровождаются учащённым мочеиспусканием, что также является раздражающим фактором. В гинекологической практике встречаются случаи восходящей половой инфекции, при которой поражается уретра и мочевой пузырь.
Дерматит
Зачастую причиной зуда и жжения становится обычный дерматит. Данная патология возникает из-за использования женщиной неподходящих ей гигиенических средств. Известно, что некоторые гигиенические средства имеют агрессивный состав и могут вызвать аллергические реакции. Слизистая влагалища может чесаться из-за ношения синтетического белья или его стирки конкретным моющим средством. Жжение и зуд могут быть вызваны использованием ежедневными гигиеническими прокладками, особенно с добавлением ароматизированных компонентов.
ЗППП и нарушение микрофлоры влагалища
При климаксе наблюдается нарушение состава интимной микрофлоры, что связано с резким сокращением уровня эстрогенов. Это приводит к потере защитных свойств. Условно-патогенная микрофлора, присутствующая во влагалище в незначительном количестве, оказывается в благоприятных условиях для своего размножения.
Как правило, инфекции влагалища сочетаются с размножением условно-патогенной микрофлоры. Это обусловлено механизмом их возникновения. При заражении специфической флорой, условно-патогенные микроорганизмы также начинают свой рост из-за изменения характеристик, в частности, цервикальной слизи. Кроме того, возбудители могут вступать в микробные ассоциации. Например, хроническая молочница нередко указывать на наличие возбудителя специфической патогенной микрофлоры.
Многие инфекционные заболевания влагалища сопровождаются зудом и жжением. В частности, кандидоз проявляется выраженным дискомфортом в интимной зоне. В свою очередь, при расчёсах на слизистой появляются ранки, которые могут приводить к присоединению инфекции, гиперемии. При развитии бактериального вагиноза или гарднереллеза зуд и жжение дополняются неприятным запахом влагалищных выделений.
Интенсивное жжение и зуд наблюдаются при рецидивах герпетической инфекции. Кроме дискомфорта, в интимной зоне отмечаются высыпания на слизистой влагалища. Сильное жжение при мочеиспускании возникает при заражении трихомониазом.
Опухоли
Жжение и зуд появляются при прогрессировании злокачественных опухолей. Развитие раковых новообразований пагубно влияет на местный иммунитет, что способствует присоединению инфекций.
Диагностика
Прежде чем лечить жжение и зуд интимной зоны, необходимо выяснить причину дискомфорта во влагалище. Как правило, обследование включает различные способы лабораторной диагностики, которые позволяют определить уровень глюкозы, половых гормонов, возбудителей инфекции.
Диагностика при жжении и зуде влагалища подразумевает следующие виды исследований:
- мазок на флору;
- ПЦР-исследование;
- цитологическое обследование;
- кольпоскопия;
- бакпосев;
- анализ крови на определение уровня глюкозы;
- анализ мочи, в частности, на выявление инфекции;
- гормональная диагностика.
Лечение
Поскольку факторов и причин возникновения зуда и жжения интимной зоны в период климакса достаточно много, существует необходимость в проведении обследования. После диагностики врач подбирает оптимальный метод лечения. Гинекологи подчёркивают, что самостоятельный подбор средств для лечения является недопустимым и может привести к усугублению интимной проблемы, переходу в хроническую стадию.
Медикаментозные препараты
Медикаментозные препараты назначаются в соответствии с причиной зуда и жжения интимной зоны. В частности, атрофический вагинит лечится посредством местного применения кремов, гелей и суппозиториев на основе эстрадиола. Кроме того, лечение такими препаратами оказывает антисептическое и смягчающее воздействие. Гинекологи обычно лечат атрофический вагинит при помощи следующих препаратов:
- свечи: Овестин, Эстроил, Эстрокад, Орто-Гинест, Овипол-Клио;
- гели: Климара, Дерместрил, Овестин, Дивигель.
Возможно лечение посредством увлажняющих и успокаивающих масел:

При диабете возникает необходимость в поддержании оптимального уровня глюкозы в крови:
Лечение дополняется местными препаратами для устранения жжения и зуда влагалища.
Молочница включает препараты для лечения в таблетированной форме и в виде гелей, кремов, суппозиториев, обладающих противогрибковым действием. Рецидивирующая молочница требует комплексного лечения на протяжении нескольких месяцев.
При гарднереллезе или бактериальном вагинозе необходимо восстановить состав влагалищной микрофлоры. С этой целью гинекологи назначают для лечения женщина при климаксе препараты с лактобактериями.
Герпетическая инфекция лечится мазями и кремами:
Лечение подразумевает комплексный характер и включает обязательное использование витаминов и иммуномодуляторов:
Для лечения дерматита целесообразно применять диету и антигистаминные кремы:
Лечение инфекций, вызванных специфической микрофлорой, требует использования антибактериальных препаратов. Для повышения эффективности лечения перед назначением препарата следует выполнить анализ на чувствительность.
Гомеопатические средства и методы народной медицины
Иногда во время климакса слизистая влагалища негативно реагирует на гигиену традиционными средствами. В этих случаях можно применять ванночки и подмывания отварами и настоями лекарственных трав.
Для ежедневной гигиены влагалища и интимной зоны можно использовать следующие лекарственные травы:
Хорошим эффектом обладают средства гигиены интимной зоны, которые включают увлажняющие компоненты и молочную кислоту, например, Эпиген, Гинокомфорт.
Гинекологи называют следующие популярные гомеопатические средства, которые успешно борются со жжением и зудом в период климакса и могут применяться в качестве лечения интимной зоны:
- мазь Цикадерма;
- мазь Календула;
- крем Ирикар.
Поведенческая терапия
В целях профилактики возникновения жжения и зуда интимной области следует пересмотреть образ жизни. В первую очередь, следует отказаться от:
- избыточного потребления алкоголя и кондитерских изделий;
- курения.
Женщины в период климакса нередко имеют малоподвижный образ жизни, что способствует обострению неприятных симптомов в интимной зоне. Очень полезны прогулки и пребывание на свежем воздухе, ЛФК.
Источники:
http://www.7ya.ru/article/Suhost-vlagalishcha-pri-klimakse-kak-izbavitsya-ot-diskomforta/
http://yandex.ru/turbo?text=https://health.yandex.ru/diseases/ginec/vaginitis
http://ginekola.ru/klimaks/kak-lechit-zud-i-zhzhenie-vo-vlagalishhe-pri-klimakse.html