Лечение уретрита при климаксе свечи
Урогенитальные расстройства в постменопаузе и заместительная гормонотерапия
Изменение демографической структуры общества во второй половине XX в. привело к увеличению в популяции доли женщин старшей возрастной группы. С каждым годом возрастает число женщин, вступающих в период менопаузы. Если
Изменение демографической структуры общества во второй половине XX в. привело к увеличению в популяции доли женщин старшей возрастной группы. С каждым годом возрастает число женщин, вступающих в период менопаузы. Если 75 лет принять за 100%, то продолжительность препубертатного периода составляет 16%, репродуктивного — 44%, пременопаузального — 7%, а постменопаузального — 33% (H. Нaney, 1986). То есть более трети своей жизни женщина проводит в состоянии дефицита женских половых гормонов. Менопауза, не являясь собственно заболеванием, приводит к нарушению эндокринного равновесия в организме женщины, вызывая приливы, раздражительность, бессонницу, урогенитальные расстройства, а также повышая риск развития остеопороза и сердечно-сосудистых заболеваний. Все эти данные свидетельствуют о необходимости разработки целого ряда медицинских и социальных мер по защите здоровья, сохранению работоспособности и достойного качества жизни женщин пери- и постменопаузального периода.
В последние годы в симптоматологии климактерических нарушений стала лидировать проблема урогенитальных расстройств, что связано с их выраженным отрицательным влиянием на качество жизни женщины в постменопаузе. Частота развития возрастных урогенитальных расстройств достигает 30%. В перименопаузальном периоде урогенитальные нарушения встречаются у 10% женщин, тогда как в возрастной группе 55—60 лет — у 50%. К 75 годам уже 2/3 женщин испытывают урогенитальный дискомфорт, а после 75 лет трудно встретить женщину, у которой не наблюдалось отдельных симптомов урогенитальных расстройств.
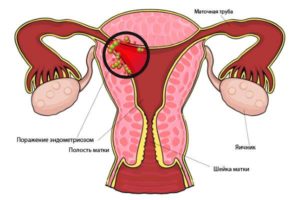
Урогенитальные расстройства в климактерии — это симптомокомплекс вторичных изменений, связанных с развитием атрофических и дистрофических процессов в эстроген-зависимых тканях и структурах нижней трети мочеполового тракта, мочевом пузыре, уретре, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Прогрессирующее увеличение с возрастом частоты развития урогенитальной атрофии связывают с развивающимися на фоне эстрогенного дефицита необратимыми возрастными метаболическими изменениями. Влагалище, уретра, мочевой пузырь и нижняя треть мочеточников имеют единое эмбриональное происхождение и развиваются из урогенитального синуса. Это объясняет наличие рецепторов к эстрогенам, прогестерону и андрогенам в мышцах, слизистой оболочке, сосудистых сплетениях влагалища, мочевого пузыря и уретры, а также в мышцах и связочном аппарате малого таза.
Процессы старения урогенитального тракта развиваются в двух направлениях:
- преимущественное развитие атрофического вагинита;
- преимущественное развитие атрофического цистоуретрита с явлениями нарушения контроля мочеиспускания или без такового.
Атрофический вагинит возникает в результате эстрогенного дефицита и характеризуется резким истончением слизистой оболочки влагалища, прекращением пролиферативных процессов во влагалищном эпителии, уменьшением продукции гликогена эпителиальными клетками, снижением или полным исчезновением лактобацилл, повышением влагалищного рН (см. таблицу 1).
Основные клинические проявлениями атрофического вагинита — это сухость и зуд во влагалище, рецидивирующие выделения, диспареуния, контактные кровянистые выделения.
Диагностика атрофического вагинита включает:
- жалобы больной – на сухость и зуд во влагалище; рецидивирующие выделения, часто расцениваемые как симптом рецидивирующего кольпита; контактные кровянистые выделения.
- объективные методы обследования: расширенная кольпоскопия: определяется истончение слизистой влагалища, кровоточивость, петехиальные кровоизлияния, многочисленные просвечивающиеся капилляры; кольпоцитологическое исследование — определение кариопиенотического индекса (КПИ), который при развитии атрофических процессов во влагалище снижается до 15–20, или определение индекса созревания (ИС). ИС оценивается по сдвигу формулы: сдвиг формулы влево свидетельствует об атрофии влагалищного эпителия; определение рН влагалища — рН влагалища у не получавших лечения женщин в постменопаузе составляет 5,5–7,0 в зависимости от возраста и сексуальной активности. У сексуально активных женщин рН несколько ниже. Чем выше рН, тем больше степень атрофии влагалищного эпителия.
К проявлениям атрофического цистоуретрита относятся «сенсорные» или раздражающие симптомы:
- цисталгия – учащенное, болезненное мочеиспускание в течение дня, сопровождающееся чувством жжения, болями и резями в области мочевого пузыря и уретры;
- поллакиурия – учащение позывов к мочеиспусканию (более четырех-пяти эпизодов в день) с выделением при каждом мочеиспускании небольшого количества мочи;
- никтурия – учащение позывов к мочеиспусканию в ночное время (более одного эпизода мочеиспускания за ночь);
- стрессорное недержание мочи (при физической нагрузке, кашле, чихании, смехе, резких движениях, поднятии тяжестей);
- недержание мочи (моча вытекает без напряжения в связи с повелительными позывами).
Обследование женщин с расстройствами мочеиспускания:
- жалобы больной;
- проба Valsalva – женщине с полным мочевым пузырем в положении на гинекологическом кресле предлагают с силой потужиться. Проба считается положительной, если в области наружного отверстия уретры появляются капли мочи;
- кашлевой тест – женщине с полным мочевым пузырем в положении на гинекологическом кресле предлагают покашлять. Проба считается положительной при подтекании мочи при кашле;
- прокладочный тест – определяется вес прокладки после часа физических упражнений. Если вес прокладки увеличивается больше чем на 1 г, значит, имеет место недержание мочи;
- посев мочи на инфекцию и чувствительность к антибиотикам;
- уродинамическое обследование (проводится урологами) – урофлоуметрия, цистометрия, профилометрия уретры, электромиография.
Вычленение симптомов атрофического вагинита и цистоуретрита условно, так как в большинстве случаев они сочетаются. Различные сочетания симптомов атрофического вагинита и цистоуретрита позволили выделить три степени тяжести урогенитальных расстройств (В. Е. Балан, 1997).
К легким урогенитальным расстройствам (16% женщин) относится сочетание симптомов атрофического вагинита и «сенсорных симптомов» атрофического цистоуретрита без нарушения акта мочеиспускания.
К среднетяжелым урогенитальным расстройствам (80% женщин) относится сочетание симптомов атрофического вагинита, цистоуретрита и истинного недержания мочи при напряжении.
К тяжелым урогенитальным расстройствам (4% женщин) относится сочетание симптомов атрофического вагинита, цистоуретрита, истинного недержания мочи при напряжении и неудержание мочи.
Итак, установлено, что эстрогенный дефицит является причиной развития урогенитальных нарушений у женщин в климактерии. Проблема лечения урогенитальных расстройств неоднозначна. Акцент ставится на том, какой вид заместительной гормонотерапии (ЗГТ) считать оптимальным. ЗГТ урогенитальных нарушений может осуществляться препаратами, обладающими как системным, так и местным действием. К системной ЗГТ относятся все препараты, содержащие эстрадиол, эстрадиол валерат и конъюгированные эстрогены.
К местной ЗГТ — препараты, содержащие эстриол. Выбор типа ЗГТ для лечения урогенитальных расстройств является индивидуальным и зависит от возраста пациентки, длительности постменопаузы, ведущих жалоб, необходимости лечения климактерического синдрома либо профилактики поздних метаболических нарушений.
Назначение системной ЗГТ должно соответствовать общепринятым правилам с учетом абсолютных и относительных противопоказаний. При назначении ЗГТ пациенткам с урогенитальными нарушениями преследуется цель восстановления нормального состояния местных гормонозависимых структур нижних отделов мочеполовой системы и стимуляции механизмов биологической тканевой защиты.
При решении вопроса о выборе типа препарата для ЗГТ крайне важно определить:
- фазу климактерия – перименопауза или постменопауза;
- идет ли речь об интактной матке или матка отсутствует (если отсутствует, то по поводу чего произведена гистерэктомия).
При интактной матке применяется комбинированная терапия препаратами, содержащими эстрогены и гестагены:
- в перименопаузе – двухфазные препараты (климен, климонорм, дивина, цикло-прогинова, фемостон и др.) или трехфазные препараты (трисеквенс);
- в постменопаузе – комбинированные монофазные препараты в непрерывном режиме (клиогест, гинодиан-депо, ливиал, климодиен, паузогест, фемостон и др.).
У женщин после гистерэктомии системное воздействие обеспечивает монотерапия натуральными эстрогенами в циклическом или непрерывном режиме (эстрофем, прогинова, климара, дивигель, эстрадерм).
Приоритетная роль в выборе ЗГТ расстройств урогенитального тракта, обусловленных снижением функции гонад, принадлежит эстриол-содержащим препаратам, обладающим избирательной активностью в отношении мочеполовой системы. Специфичность действия эстриола определяется особенностями его метаболизма и сродством с соответствующими рецепторными системами. Местный эффект стероидных гормонов реализуется путем пассивной диффузии их в клетки организма. Задерживаясь лишь в клетках чувствительных тканей, они образуют комплексы с цитозольными рецепторами с последующей транслокацией в ядро клетки. Таким путем реализуется действие на уровне генетических структур клетки. Это и определяет специфичность эффекта, свойственного данной ткани.
Ответ тканей на воздействие эстрогенов определяется концентрацией рецепторов, их структурой и свойствами эстрогенов. Эстриол является конечным метаболитом в обмене эстрогенов. Он выводится из организма в конъюгированной форме с мочой и лишь в незначительном количестве экскретируется с калом, в основном в неконъюгированной форме.
При пероральном введении эстриола его максимальная концентрация в плазме крови достигается через 1-2 ч. Попавший в плазму крови эстриол не связывается с глобулином, связывающим половые стероиды, и довольно быстро элиминируется. Эстриол является наименее активным эстрогеном с кратковременным действием.
Установлено, что ткани, чувствительные к эстриолу, широко представлены в нижних отделах урогенитального тракта. Терапия эстриолом способствует развитию и восстановлению влагалищного эпителия, а также приводит к восстановлению основных элементов соединительной ткани — коллагена и эластина. При этом главным в назначении эстриол-содержащих препаратов является минимальное системное действие. Известно, что для стимуляции развития эндометрия связь его рецепторов с эстрогеном должна быть длительной, не менее 8—10 ч. Эстриол же связывается с чувствительными к нему структурами не более чем на 2—4 ч. Такого непродолжительного действия недостаточно для пролиферативной реакции эндометрия, но достаточно для эффективного воздействия на структуры нижних отделов урогенитального тракта. Таким образом, при однократном введении эстриол связывается с ядерным рецептором на непродолжительное время и не вызывает пролиферацию эндометрия, поэтому при его назначении не требуется добавления прогестагенов.
При урогенитальных расстройствах традиционно отдается предпочтение местному введению эстрогенов и именно эстриола (овестин) в мазях и свечах (см. таблицу 2).
В любой форме эстриол-содержащие препараты принимаются один раз в сутки. Не рекомендуется сочетание системных и местных форм препарата.
Выбор терапии зависит также от степени тяжести урогенитальных расстройств.
При легкой степени тяжести урогенитальных расстройств применяются препараты эстриола (свечи, крем) ежедневно или три раза в неделю, в зависимости от степени выраженности клинических симптомов. При сочетании явлений атрофического вагинита или атрофического цистоуретрита с климактерическим синдромом назначаются препараты для системной ЗГТ.
При средней степени тяжести урогенитальных расстройств проводится сочетанная терапия (системная и местная) не менее шести месяцев для нормализации уродинамических показателей.
При тяжелой степени урогенитальных расстройств в случае имеющихся показаний к системной ЗГТ проводится комбинированная терапия препаратами для системной ЗГТ в сочетании с местным введением препаратов эстриола и одного из препаратов аддитивного воздействия, обладающих избирательным действием на холинергические (парасимпатические) и адренергические (симпатические) или мускариновые рецепторы, расположенные в мышечной стенке мочевого пузыря и различных структурах урогенитального тракта: гладкомышечной мускулатуре уретры и мышцах тазового дна, участвующих в создании уретральной поддержки. Комбинированную терапию необходимо проводить в течение шести месяцев и более, после чего вопрос о типе терапии решается индивидуально в отношении каждой пациентки (см. таблицу 3).

Такая система дифференцированной ЗГТ позволяет повысить качество жизни больных с урогенитальными расстройствами на 60—70%.
Таким образом, представленные данные позволяют говорить о ЗГТ как об основной терапии урогенитальных нарушений в постменопаузе.
В связи с прогрессирующим характером урогенитальных расстройств преимущество отдается профилактическому назначению ЗГТ и ее долговременному применению. ЗГТ урогенитальных расстройств должна назначаться длительно, практически пожизненно, и в этой ситуации на помощь приходит именно местная терапия эстриолом.
На сегодняшний день современная медицина располагает достаточно широким выбором хороших препаратов для ЗГТ и опытом их применения, свидетельствующим о том, что преимущества назначения ЗГТ заметно преобладают над риском развития побочных эффектов. Все это дает основание рекомендовать широкое применение ЗГТ для профилактики и лечения урогенитальных нарушений в пери- и постменопаузе с целью улучшения качества жизни и сохранения работоспособности женщин, вступающих в этот «осенний» период.
А. Л. Тихомиров, доктор медицинских наук, профессор
Ч. Г. Олейник, кандидат медицинских наук
МГМСУ, Москва
Чем можно вылечить женский уретрит?
 Вопреки популярному мнению, уретрит является не только мужским заболеванием. Оно одинаково широко распространён у обоих полов, но у мужчин диагностируется чаще, наряду с простатитом. Это объясняется тем, что у женщин симптомы проявляются неярко либо полностью отсутствуют. К сожалению, это усугубляет недуг, так как сильные признаки наблюдаются уже в достаточно запущенной, чаще всего хронической стадии. Уретрит почти всегда связан с какой-либо болезнью мочеполовой системы воспалительного и инфекционного характера. Конечно же, лучше всего обратиться к врачу при малейших подозрениях и дискомфортных ощущениях.
Вопреки популярному мнению, уретрит является не только мужским заболеванием. Оно одинаково широко распространён у обоих полов, но у мужчин диагностируется чаще, наряду с простатитом. Это объясняется тем, что у женщин симптомы проявляются неярко либо полностью отсутствуют. К сожалению, это усугубляет недуг, так как сильные признаки наблюдаются уже в достаточно запущенной, чаще всего хронической стадии. Уретрит почти всегда связан с какой-либо болезнью мочеполовой системы воспалительного и инфекционного характера. Конечно же, лучше всего обратиться к врачу при малейших подозрениях и дискомфортных ощущениях.
При уретрите воспаляются стенки уретры (мочеиспускательного канала). Он у женщин составляет всего 1 или 2 сантиметра в длину, но довольно широкий. Вы можете посмотреть схематичное фото в интернете, чтобы лучше представлять его внешний вид. Анатомическое строение обуславливает лёгкость проникновения возбудителей заболеваний в мочевой пузырь и отсутствие нарушений оттока мочи при значительном отёке слизистой мочеиспускательного канала. Заболевание протекает в непосредственной близости от ректального прохода, что может вызвать распространение инфекций и возникновений заболеваний кишечника.
 Конечно же, уретрит, не является смертельным недугом, но доставляет очень неприятные ощущения, мешающие комфортной жизнедеятельности. Также он опасен осложнениями для здоровья. У женщин часто параллельно протекают 2 заболевания — цистит и уретрит. Цистит является наиболее простым осложнением уретрита. Поэтому его лечение должно быть полным и своевременным – если запустить воспалительный процесс, то может развиться инфекция, осложнения которой с трудом поддаются терапии и крайне опасны.
Конечно же, уретрит, не является смертельным недугом, но доставляет очень неприятные ощущения, мешающие комфортной жизнедеятельности. Также он опасен осложнениями для здоровья. У женщин часто параллельно протекают 2 заболевания — цистит и уретрит. Цистит является наиболее простым осложнением уретрита. Поэтому его лечение должно быть полным и своевременным – если запустить воспалительный процесс, то может развиться инфекция, осложнения которой с трудом поддаются терапии и крайне опасны.
Лекарства от уретрита у женщин должны обладать обезболивающим, противовоспалительным и спазмолитическим действием. Не рекомендуется самостоятельно выбирать средство терапии, ведь неправильное лечение нанесёт непоправимый вред в форме развития устойчивости болезнетворных микроорганизмов к лекарству. Кроме того, самостоятельно нельзя угадать возбудитель воспаления, ставший причиной уретрита. Врачи, зная особенности клинического течения болезни, опираются на результат анализов мочи. Только после них можно подбирать эффективные таблетки от уретрита у женщин.
Противовоспалительными свойствами обладают:
Врач может назначить препарат в форме вагинальных свечей, таблеток, раствора для установки аппликаций и мази. Выбор лекарства зависит от вида болезни и степени выраженности клинических проявлений.
Как выбирается антибиотик?

Группа этих средств включает в себя натуральные вещества (продукты жизнедеятельности растений, бактерий и животных) и их синтетические аналоги, убивающие или нарушающие стойкость инфекционных частиц. Результаты анализов на чувствительность и флору получают примерно через неделю. В это время врачу необходимо назначить препарат, который облегчит состояние пациентки. Обычно прописывают антибиотик широкого спектра, который воздействует на несколько типов инфекций сразу.
К подобным препаратам относятся:
- Тетрациклин и аналоги;
- цефалоспорины;
- макролиды.
Названия класса препаратов связаны с их химической структурой. Аминоцефалоспориновая кислота служит основой для синтеза цефалоспоринов. Они обладают сильным воздействием, так как подавляют ферменты, которые вырабатывают устойчивость к пенициллину. Цефалоспорины делятся на четыре поколения по широте своего поражения. Среди препаратов данной группы присутствуют узконаправленные средства, которые убивают стафилококки:

Антибиотики, действующие на разнообразную флору, включая протей, стрептококки и гонококки — цефалоспорины третьего и четвёртого поколения:
- Цефтриаксон;
- Цефиксим;
- Цефтазидим;
- Цефотаксим;
- Цефоперазон;
- Цефепим;
- Цефтибутен;
- Цефпиром.
Группа тетрациклинов содержит антибиотики, которые способны подавлять выработку белка в микробной клетке. Это действие препаратов называется бактериостатическим. Они останавливают процессы обмена в микробе, который затем ослабляет патогенные свойства и постепенно вымирает. К этому чувствительны уретральные возбудители стрептококки, стафилококки, но они не воздействуют на энтерококки и протея. Наиболее известны такие средства, как:
- Доксициклин;
- Тетрациклина гидрохлорид.
В кремах и гелях выпускаются:
В распоряжении врачей есть комбинированные препараты из противогрибковых средств и антибиотиков. Сочетание цефалоспоринов и тетрациклинов снижает их эффективность. Обладая бактериостатическим действием, макролиды тормозят размножение микроорганизмов. Они уничтожают специфические возбудители:
 хламидии;
хламидии;- уреаплазмы;
- микоплазмы;
- спирохеты.
К группе азалидов (макролидов) относятся:
- Джозамицин;
- Азитромицин;
- Эритромицин;
- Кларитромицин.
Практически все эти средства противопоказаны для применения при беременности и кормлении, так как токсически воздействуют на формирование ребёнка и плода. Специалисту нелегко выбрать препарат. Также нужно учесть, что антибиотики плохо сочетаются с алкоголем, который значительно снижает их активность.
Другие противовоспалительные средства

Раньше антибиотиков начали использовать сульфаниламиды. Эти препараты синтезируются на основе белого стрептоцида (сульфоновой кислоты) и воздействуют на хламидии, бактерии и другие микроорганизмы. При уретрите назначаются препараты, которые выделяются вместе с мочой и являются менее токсичными для почек. К таким средствам относятся:
 Бактрим создаёт в моче концентрацию, достаточную для лечебного воздействия. В практике чаще используются комбинированные препараты, такие как:
Бактрим создаёт в моче концентрацию, достаточную для лечебного воздействия. В практике чаще используются комбинированные препараты, такие как:
- Ко-тримоксазол (Бисептол, Бактрим), который содержит Сульфаметоксазол +Триметоприм;
- Сульфатон, который состоит из Триметоприма +Сульфамонометоксин;
Сочетание препаратов обеспечивает более широкое и эффективное действие.
Группа нитрофуранов блокирует ферменты микроорганизмов, отвечающие за дыхание. Они используются в качестве местного лечения (спринцевания, подмывания, ванночек и вагинальных тампонов). Удобно применять:
- Фурацилин (Нитрофурал);
- Фуразолидон;
- Фуразидин (Фурагин).
Растворы не утрачивают активности при гнойных выделениях из уретры. Фурагин и Фурадонин часто используют при инфекциях мочевыводящих путей. Они выводятся вместе с уриной и за счёт этого создают в уретре большую концентрацию препарата. У них имеются и побочные негативные свойства — вызывают рвоту и тошноту. Также врачи иногда советуют вводить в поражённую уретру облепиховое или шиповниковое масло.
Фторхинолоны блокируют в микробной клетке синтез ДНК. Максимальное воздействие оказывают на грамотрицательные бактерии. Применяются с положительным результатом при уретритах, которые устойчивы к другим препаратам. Повышенной активностью обладают новые средства:
- Ципрофлоксацин;
- Пефлоксацин;
- Офлоксацин;
- Флероксацин;
- Норфлоксацин;
- Ломефлоксацин.
Также группа фторхинолонов включает в себя такие препараты, как:
- Невиграмон;
- Грамурин;
- Неграм;
- оксолиновая кислота.
Лечение специфического уретрита
 Если у пациентки выявлены возбудители, которые являются специфическими (гонококки, грибы, хламидии, микоплазмы, трихомонады) и получены половым путём, то применяют особые средства, такие как:
Если у пациентки выявлены возбудители, которые являются специфическими (гонококки, грибы, хламидии, микоплазмы, трихомонады) и получены половым путём, то применяют особые средства, такие как:
При уретрите гонорейной этиологии эффективны определённые виды антибиотиков. Для избавления от трихомонад назначаются:
 Хламидиоз лечат сочетанием кортикостероидов и антибактериального препарата, такого как Преднизолон и Дексаметазон. Только подобное лечение может предупредить рецидивы инфекции. При уретрите герпетического типа пациентку лечат противовирусными препаратами:
Хламидиоз лечат сочетанием кортикостероидов и антибактериального препарата, такого как Преднизолон и Дексаметазон. Только подобное лечение может предупредить рецидивы инфекции. При уретрите герпетического типа пациентку лечат противовирусными препаратами:
- Фамцикловиром;
- Ацикловиром;
- Валацикловиром.
В выборе лечения уретрита приходится наблюдать за клиническим течением, воспалением уретры и влагалища. Важен приём медикаментов и инъекций при выраженных симптомах. Также нужно применять местные формы терапии, такие как: спринцевания специальным дезинфицирующим раствором, влагалищные суппозитории и ванночки.
Свечи от уретрита для женщин:
- антибактериальные препараты, такие как Нистатин и Гексикон;
- средства, активизирующие местный иммунитет: Виферон и Генферон;
- пробиотики, который восстанавливают бактериальную флору: Гинофлор и Ациклат.
Антисептики отличаются от синтетических лекарств тем, что распространяются по организму с кровотоком для «ударов» по патогенным клеткам и действуют исключительно на поверхности влагалища и мочеиспускательного канала. Урологи рекомендуют следующие препараты для лечения уретрита у женщин, изготовляющиеся в виде растворов:
Народные средства

Лечение женского уретрита с помощью народных рецептов усиливает действие противовоспалительных препаратов и рекомендуется врачами во время восстановления и после устранения острых симптомов заболевания, для закрепления терапевтического действия. Однако в качестве самостоятельного средства оно малоэффективно.
Наиболее признанный способ — отвары из растений, которые добавляются в кипячёную воду для спринцевания, ванночек и смачивания тампонов. Сырьё заваривается в термосе на ночь и употребляется днём после фильтрации. Травы, которые применяются при уретрите, имеют противовоспалительный и противомикробный эффект. Некоторые ягоды и растения являются натуральными диуретиками. Они «прочищают» уретру женщины и выносят микроорганизмы вместе с мочой. Рассмотрим широко известные средства:
- Петрушка обладает избирательным действием на мочевыделительный тракт. Кроме мочегонного, оказывает противомикробное влияние на патогенные возбудители. Для лечения годится свежий сок листьев, корневища. Отвар рекомендуется готовить на молоке, а не на воде либо томить в духовке. Это позволит исключить раздражающее воздействие на желудок.
 Клюква — это замечательный природный целитель, содержит активные компоненты в большом количестве, которые способствуют борьбе с чужеродными микроорганизмами. По составу витаминов клюква незаменима в деле восстановления иммунитета. Отлично хранится свежей и не теряет своих свойств при заморозке. Обладает мочегонным действием. При уретрите клюкву употребляют в виде ягод, сока, морсов и вместе с мёдом.
Клюква — это замечательный природный целитель, содержит активные компоненты в большом количестве, которые способствуют борьбе с чужеродными микроорганизмами. По составу витаминов клюква незаменима в деле восстановления иммунитета. Отлично хранится свежей и не теряет своих свойств при заморозке. Обладает мочегонным действием. При уретрите клюкву употребляют в виде ягод, сока, морсов и вместе с мёдом.- Липа — один из самых мощных природных антисептиков. Нейтрализует токсины и продукты деятельности бактерий. Некоторые врачи по лечебному эффекту считают её равной зверобою. Для организма женщины она вдвойне полезна, поскольку в цветочном экстракте липы содержатся растительные эстрогены. Заваривается, как чай. Рекомендуется пить по 5 стаканов каждый день. Можно добавлять мёд по вкусу.
Все приведённые примеры природных средств требуют приёма в течение как минимум недели, а лучше десяти дней. Можно также использовать:
- кукурузные рыльца;
- побеги туи;
- листья чёрной смородины, брусники и мяты.
 Клюква — это замечательный природный целитель, содержит активные компоненты в большом количестве, которые способствуют борьбе с чужеродными микроорганизмами. По составу витаминов клюква незаменима в деле восстановления иммунитета. Отлично хранится свежей и не теряет своих свойств при заморозке. Обладает мочегонным действием. При уретрите клюкву употребляют в виде ягод, сока, морсов и вместе с мёдом.
Клюква — это замечательный природный целитель, содержит активные компоненты в большом количестве, которые способствуют борьбе с чужеродными микроорганизмами. По составу витаминов клюква незаменима в деле восстановления иммунитета. Отлично хранится свежей и не теряет своих свойств при заморозке. Обладает мочегонным действием. При уретрите клюкву употребляют в виде ягод, сока, морсов и вместе с мёдом.
Все приведённые примеры природных средств требуют приёма в течение как минимум недели, а лучше десяти дней. Можно также использовать:
- кукурузные рыльца;
- побеги туи;
- листья чёрной смородины, брусники и мяты.
Лечение женского уретрита очень осложняет беременность. У антибактериальных средств много противопоказаний. Особенно внимательно необходимо контролировать мочевыводящие пути в первом триместре. Акушеры используют местные процедуры и растительные противовоспалительные препараты. Перечень средств, схем употребления и цен на них довольно широк. Конкретные лекарства обязательно назначает врач. Перечисленные в статье препараты являются проверенными и рекомендованными медиками, у них отличные отзывы.
Женщине в любом возрасте нужно следить за здоровьем. Подверженность инфицированию патогенной флорой во время климакса требует поддержки иммунитета и профилактики с помощью домашних народных средств. Только при этом условии вы добьётесь полного излечения. Врач подскажет наиболее подходящие варианты защиты. На форумах можно узнать полезные рецепты и увидеть отзывы на различные препараты.
Уретрит у женщин при климаксе
Уретрит и климакс: причины заболевания

Протекание климакса у женщин сопровождается уменьшением выработки эстрогенов, что приводит к атрофии эпителиев уретры и становится причиной уретрита.
С наступлением климакса женщине приходится уделять здоровью больше внимания, чтобы избежать развития различных заболеваний, особенно касающихся мочевыделительной и половой системы. Снижение выработки гормонов и наличие определенных заболеваний может способствовать дистрофии мышц тазового дна. Также страдает мочевой пузырь и уретра. Уретрит и климакс достаточно часто связаны между собой. Нарушение структуры эпителиев уретры может приводить к воспалительным процессам, так как инфекциям проще проникать в ослабленные клетки.
До момента, пока женщина полностью войдет в фазу климакса, в половой системе вырабатывается 3 основных гормона: эстрон, 7β–эстрадиол и эстриол. Наиболее активным из них является 7β–эстрадиол. Он играет важную роль в восстановлении эпителия влагалища, помогает поддерживать на оптимальном уровне микрофлору, улучшает снабжение клеток уретры кровью. Эстрогены отвечают за правильное функционирование репродуктивной системы. Когда существенно уменьшается их выработка, появляется ряд негативных явлений, среди которых:
- снижение защитных функций иммунной системы;
- ухудшение микрофлоры влагалища, что способствует распространению болезнетворных микроорганизмов
- увеличение числа бактерий вызывает воспаления, в том числе уретрит;
- ухудшение кровотока в области уретры.
Такие процессы не только ухудшают здоровье, но и приносят массу неудобств, негативно сказываясь на моральном состоянии женщины.
Уретрит у женщин при климаксе: патологически причины
Уретрит относится к воспалительным заболеванием мочевыделительной системы. Развитие воспалительного процесса локализуется в области мочеиспускательного канала. Причиной заболевания могут стать не только инфекции. К наиболее распространенным из них относятся:
- проявление аллергических реакций;
- опухоли, развивающиеся в области мочеиспускательного канала;
- повреждение уретры камнями, которые выходят из почек при мочекаменной болезни;
- физическое повреждение уретры;
- гинекологические заболевания
Уретрит у женщин при климаксе: симптомы и первые признаки

Сопутствующие негативные факторы могут повысить риск развития уретрита: ослабленный иммунитет, переохлаждение, неправильное питание, несоблюдение личной гигиены, постоянные стрессы.
Симптомы уретрита у женщин при климаксе в начале развития заболевания могут быть недостаточно выраженными. В результате отсутствия характерных признаков патологии возникают проблемы с ее диагностикой. Часто отсутствие лечения приводит к переходу болезни в хроническую форму, что в дальнейшем усложняет терапию и увеличивает ее продолжительность. Если в течение 3 недель острая форма не подвергается лечению, она может стать хронической. При этом симптоматика проходит, но приобретает спонтанный характер при действии негативных факторов.
Наиболее выраженными симптомами уретрита у женщин при климаксе являются:
- дискомфорт в области уретры, появление зуда;
- ноющие боли внизу живота;
- частые позывы к мочеиспусканию;
- жжение в мочеиспускательном канале;
- повышение температуры, тошнота, чувство усталости;
- появление тянущих болей в зоне живота при воздержании от мочеиспускания.
Как проводится диагностика заболевания?
До появления первых признаков заболевания во время планового осмотра врач-гинеколог может обнаружить отек наружной части уретры и близлежащих тканей. Также могут наблюдаться специфические выделения. Для точной постановки диагноза назначаются анализы крови и мочи. Дополнительно проводится исследование урины, бактериологический анализ. В некоторых случаях необходима уретроскопия и УЗИ. Перед тем как провести лечение уретрита при климаксе собираются все необходимые данные о возможных сопутствующих патологиях.
Уретрит при климаксе у женщин: лечение, основные методы
 Выбор метода лечения зависит от характера уретрита, степени запущенности, вида возбудителя который его вызвал (если болезнь инфекционного типа), наличия дополнительных патологий.
Выбор метода лечения зависит от характера уретрита, степени запущенности, вида возбудителя который его вызвал (если болезнь инфекционного типа), наличия дополнительных патологий.
Метод лечения уретрита при климаксе у женщин зависит от его формы. При наличии инфекции назначаются антибиотики, которые подбираются в соответствии с видом патогенной микрофлоры, которая вызывала воспаление. Также большое значение в терапии имеют процедуры, промывания уретры специальными растворами, использование антигистаминных и противогрибковых средств.
Чтобы ускорить процесс лечения, необходим прием витаминов и препаратов для укрепления иммунной системы. Для эффективного очищения мочеиспускательного канала употребляются средства с мочегонным действием.
Как предотвратить заболевание: советы специалистов
Чтобы устранить симптомы, лечение уретрита у женщин при климаксе важно проводить вовремя, также достаточно придерживаться правил профилактики. Для этого нужно уменьшить в рационе острую и соленую пищу, пить больше соков и воды. Также важно избегать переохлаждений, сильных физических нагрузок, соблюдать личную гигиену, обеспечить защищенный половой акт. Снизить риск развития воспаления также помогут плановые визиты к гинекологу. Получить комплексную консультацию можно здесь.
Рекомендованное видео:
Источники:
http://www.lvrach.ru/2003/07/4530495/
http://menpotency.ru/disease/veneral/lechenie-uretrita-u-jenshchin.html
http://xn--45-6lcpl1f.xn--p1ai/history/view/290-uretrit_u_zhenshin_pri_klimakse/