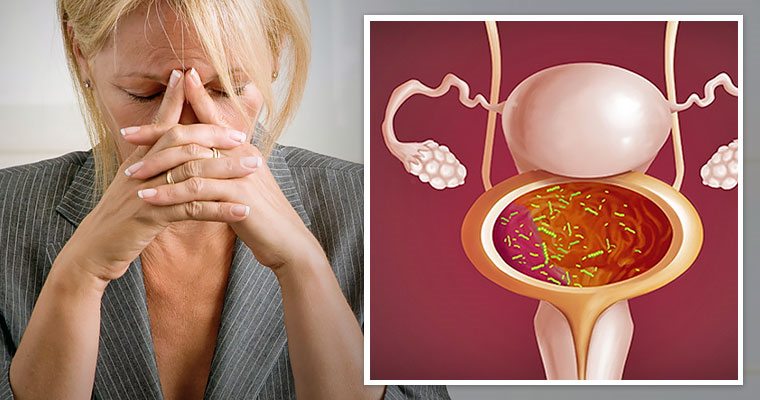
Бактериальный вагиноз в менопаузе лечение
Как лечить бактериальный вагиноз

Нарушение баланса вагинальной микрофлоры может стать причиной развития бактериального вагиноза – инфекционного заболевания, доставляющего женщинам ощутимый дискомфорт. Рассказываем, что это за болезнь, как она проявляется, и как ее советуют лечить врачи.
ЧТО ТАКОЕ БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
Бактериальный вагиноз (дисбактериоз влагалища, гарднереллез, неспецифический вагинит) – наиболее распространенная причина вагинальных инфекций у женщин детородного возраста. Несмотря на то, что болезнь часто развивается после полового акта с новым партнером, бактериальный вагиноз не является половой инфекцией.
– Это один из видов бактериальных вагинитов, когда баланс между нормальной и условно-патогенной микрофлорой нарушается под влиянием ряда факторов, – рассказывает акушер-гинеколог Елена Березовская. – Возникновение бактериального вагиноза зависит от возраста женщины, ее сексуальной активности, гормонального баланса, иммунологического статуса, соблюдения гигиены половых органов, наличия кожных заболеваний.
ИППП, применение антибиотиков, гормонов, эндокринные расстройства, нарушение менструальной функции, хирургическое прерывание беременности, операции, проникающие диагностические и лечебные манипуляции, внутриматочная контрацепция и даже экологические проблемы также могут приводить к нарушению баланса влагалищной флоры. Под воздействием этих факторов происходит резкое снижение количества лактобактерий, что, в свою очередь, ведет к снижению содержания молочной кислоты и сдвигу pH в щелочную сторону. При этом создаются условия для ускоренного размножения условно-патогенной микрофлоры и гарднереллы.
Поскольку именно гарднерелла (Gardnerella vaginalis) в большинстве случаев вызывает дисбактериоз влагалища, многие врачи называют бактериальный вагиноз гарднереллезом.
ПРИЧИНЫ БАКТЕРИАЛЬНОГО ВАГИНОЗА
О причинах бактериального вагиноза нам рассказал акушер-гинеколог Вячеслав Иванников:
Микрофлора влагалища представляет собой подвижную экосистему. В норме ее основой являются лактобациллы, играющие защитную функцию. Лактобациллы перерабатывают гликоген в молочную кислоту, снижая кислотность влагалища. Кроме того, лактобациллы образуют перекись водорода.
Кислая среда влагалища и перекись водорода подавляют рост условно-патогенных микробов (стафилококков, стрептококков, кишечной палочки, анаэробных бактерий, гарднереллы и проч.), которые в небольшом количестве выявляются во влагалище у подавляющего большинства женщин. Если доля лактобацилл снижается, их место в экосистеме занимают условно-патогенные микробы (в первую очередь гарднереллы).
Бактериальный вагиноз может развиться у любой женщины.
Таким образом, причиной заболевания является не просто наличие возбудителей бактериального вагиноза (они есть в небольшом количестве почти у каждой женщины), а изменение соотношения доли лактобацилл и условно-патогенных микробов, вызывающих бактериальный вагиноз. При бактериальном вагинозе доля лактобацилл уменьшается, а доля возбудителей бактериального вагиноза увеличивается. Вот почему бактериальный вагиноз называют дисбактериозом влагалища.
Бактериальный вагиноз может развиться у любой женщины, хотя некоторые факторы нарушают естественную микрофлору и повышают риск развития заболевания:
- спринцевание водой или медикаментозными растворами для очищения влагалища;
- наличие нового сексуального партнера;
- наличие нескольких сексуальных партнеров;
- использование душистого мыла;
- курение;
- использование внутриматочных противозачаточных средств (ВМС) из пластика и меди;
- использование вагинальных дезодорантов;
- стирка нижнего белья с использованием некоторых моющих средств.
Вы НЕ можете получить бактериальный вагиноз в плавательном бассейне, от унитазов, постельного белья или других предметов.
СИМПТОМЫ БАКТЕРИАЛЬНОГО ВАГИНОЗА
Около 50% женщин с бактериальным вагинозом не имеют никаких симптомов. Более того, иногда бактериальные вагинозы могут появляться и исчезать без видимой причины. По статистике, даже если лечение антибиотиками является эффективным в 90% случаев, у 25% женщин бактериальный вагиноз может развиваться повторно в течение следующих четырех недель.
Главным признаком бактериального вагиноза являются выделения из влагалища: жидкие и водянистые, серого или белого цвета, без запаха или с сильным неприятным запахом «рыбы».
Жжение во время мочеиспускания и зуд наружных половых органов также могут указывать на дисбактериоз влагалища, но встречаются значительно реже.
Обычно бактериальный вагиноз диагностируют во время осмотра: гинеколог, помимо жалоб пациентки, обратит внимание на наличие белых или серых выделений и неприятного запаха. Если пациентка сексуально активно, есть шанс, что она может иметь ИППП, и врач может назначить некоторые дополнительные анализы.
ЧЕМ ЛЕЧИТЬ БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
– Лечение бактериального вагиноза довольно простое – это применение противомикробных препаратов, содержащих метронидазол, – говорит Елена Березовская. – В некоторых случаях лечение должно быть циклическим. После противомикробного лечения желательно провести восстановление нормальной микрофлоры влагалища препаратами лактобактерий. Важно помнить, что устранение или уменьшение влияния факторов, провоцирующих рост условно-патогенной флоры, является залогом успешного лечения. Поскольку дисбактериоз влагалища часто взаимосвязан с дисбактериозом кишечника, коррекция бактериальной флоры кишечника способствует снижению числа рецидивов заболевания.
Лечение мужчин-партнеров не уменьшает количества рецидивов дисбактериоза влагалащиа у женщин.
Примечательно, что мужчинам, как правило, не требуется лечение в случае бактериального вагиноза: исследования показали, что одновременное лечение партнеров не уменьшает количества рецидивов дисбактериоза влагалища у женщин. Лечение бактериального вагиноза особенно важно для беременных, поскольку заболевание повышает риск преждевременных родов. Женщины, у которых ранее были преждевременные роды или рождались дети с низкой массой тела, должны обратиться к гинекологу даже при отсутствии каких-либо симптомов.
АНТИБИОТИКИ И ПРОБИОТИКИ ДЛЯ ЛЕЧЕНИЯ БАКТЕРИАЛЬНОГО ВАГИНОЗА
Бактериальный вагиноз можно лечить с помощью антибиотиков. При правильном использовании они дают от 85% до 90% эффективности.
Метронидазол – самый распространенный антибиотик для лечения бактериального вагиноза.
- в виде таблеток, которые принимают перорально 2 раза в день в течение 7 дней. Это предпочтительный метод лечения, если женщина кормит грудью или ждет ребенка;
- в виде таблеток, которые принимают перорально один раз. По сравнению с семидневным курсом лечения, единоразовый прием метронидазола может привести к рецидиву бактериального вагиноза;
- в виде вагинального геля, который применяется 1 раз в день в течение 5 дней;
- в виде пробиотиков с метронидазолом.
В систематическом обзоре Cochrane исследователи сообщили, что пробиотики вместе с антибиотиками увеличивают эффективность лечения дисбактериоза влагалища. Важно: метронидазол плохо взаимодействует с алкоголем, потому принимая данный антибактериальный препарат, вы не должны употреблять спиртное как минимум 48 часов после окончания лечения.
Клиндамицин – антибиотик, который часто используют для лечения бактериального вагиноза, если метронидазол не работает, или болезнь вернулась.
- в виде влагалищного крема, который применяется 1 раз в день в течение 7 дней;
- в виде капсулы, которую принимают перорально 2 раза в день в течение 7 дней.
Такой метод редко используется в настоящее время из-за риска развития псевдомембранозного колита.
Важно: при лечении клиндамицином некоторые барьерные методы контрацепции становятся менее эффективными (презервативы из латекса, диафрагмы), потому женщинам рекомендуется использовать дополнительные контрацептивы (презервативы из полиуретана).
Тинидазол – еще один антибиотик, который поможет избавиться от бактериального вагиноза, если метронидазол оказался неэффективным. Его принимают перорально 1 раз. Принимая это лекарство, нельзя пить алкоголь.
ЛЕЧЕНИЕ БАКТЕРИАЛЬНОГО ВАГИНОЗА НАРОДНЫМИ СРЕДСТВАМИ
В интернете можно найти множество советов по народному лечению бактериального вагиноза. Чаще всего рекомендуют спринцеваться настоями ромашки, отварами дубовой коры, черемухи, листьев мать-и-мачехи и плодов можжевельника. Также встречаются рецепты ванночек из растительных отваров.
Самостоятельно лечить бактериальный вагиноз с помощью непроверенных народных рецептов категорические не рекомендуется: во-первых, женщина может пропустить сопутствующее воспаление, при котором прогревания противопоказаны, во-вторых, ученые доказали, что спринцевание повышает риск рака яичников в 2 раза, может способствовать развитию рака шейки матки, кандидоза (молочницы) и некоторых половых инфекций.
Неправильное лечение дисбактериоза влагалища может привести к опасным последствиям. Если вы хотите вылечить бактериальный вагиноз без антибиотиков, обязательно проконсультируйтесь у гинеколога.
Неправильное лечение дисбактериоза влагалища может привести к опасным последствиям:
- сделать женщину более восприимчивой к ВИЧ-инфекции, вирусу простого герпеса, хламидиозу, гонорее и ВПЧ;
- увеличить риск развития некоторых осложнений беременности: преждевременных родов, выкидыша, хориоамнионита и послеродового эндометрита, воспаления тазовых органов и инфекции верхних половых путей.
Источник Звезда — общественно-политическая газета Хвалынского района. Хвалынск: https://hvzvezda.ru/zdorove/kak-lechit-bakterialnyi-vaginoz.html
Бактериальный вагиноз
Бактериальный вагиноз — первые симптомы и схема лечения
Бактериальный вагиноз (гарднереллез, вагинальный дисбактериоз, дисбиоз влагалища) — распространенное заболевание у женщин, связанное с нарушением состава нормальной микрофлоры влагалища и увеличением в нем количества других микробов, в том числе гарднереллы.
Характер заболевания зависит от множества факторов, так, при улучшении состояния здоровья, симптомы полностью исчезают. Заболевание не является венерическим и не поражает мужчин. Не защищенные половые акты имеют определенную роль в возникновении заболевания. Частая смена партнёра способствует изменению микрофлоры влагалища.

Что это такое?
Бактериальный вагиноз – состояние микрофлоры влагалища, при котором количество полезных лактобактерий значительно уменьшается, а патогенных – увеличивается. Он может развиться по многим причинам – от наличия половой инфекции до банального снижения иммунитета.
Причины возникновения
На сегодняшний день наука до конца не располагает сведениями о том, что на самом деле провоцирует развитие невоспалительного синдрома. Тем не менее, актуальность данной проблемы с каждым годом возрастает.
К факторам, провоцирующим развитие заболевания, относят:
- ослабление местного и общего иммунитета;
- нерациональное питание;
- длительную антибактериальную и гормональную терапию;
- частые спринцевания;
- использование местных контрацептивов (презервативов, кремов и свечей) в состав которых входит 9-ноноксинол;
- частую смену половых партнеров;
- ношение синтетического белья;
- эндокринные и гинекологические патологии;
- несоблюдение элементарных правил личной гигиены;
- заболевания кишечника.
В настоящее время бактериальный вагиноз является одним из наиболее распространенных заболеваний среди женщин активного репродуктивного возраста (от 23 до 33 лет). По статистике, порядка 30-35% женщин страдает от вагиноза, однако только половина от общего количества заболевших знает о своей проблеме из-за наличия характерного запаха. Остальные же, как правило, о ней даже не догадываются. [adsense1]
Симптомы
Зачастую единственный симптом бактериального вагиноза — наличие обильных выделений из влагалища с неприятным запахом несвежей рыбы, которые могут беспокоить долгое время. В начале заболевания выделения жидкие белые или сероватые.
Общая симптоматика бактериального вагиноза такова:
- выделения с неприятным запахом (рыбным), который возникает в результате распада аминов, вырабатываемых анаэробными бактериями.
- обильные однородные кремообразные влагалищные выделения серовато-белого цвета, прилипающие к стенкам влагалища.
- иногда появляется вульвовагинальное раздражение в виде зуда и жжения, неприятные ощущения при половом акте.
- признаки воспаления влагалища (присоединение вагинита) наблюдаются у половины пациенток.
- редко — расстройства мочеиспускания и боли в области промежности.
Если заболевание продолжается долго, более 2 лет, то возникает такая симптоматика:
- цвет выделений становится темно-зеленым;
- бели меняют свою консистенцию, становятся более тягучими или напоминают творожистую массу;
- также для выделений при дисбактериозе влагалища характерны следующие признаки: они со временем становятся густыми и липкими, а распределение их по влагалищным стенкам равномерно. Бели легко удаляются со стенок ватным тампоном;
- при длительно протекающем процессе ряд пациенток предъявляют жалобы на незначительный или умеренный зуд/жжение в районе вульвы (см. зуд во влагалище);
- боли в моменты сексуального контакта (см. боль при половом акте);
- объем влагалищных выделений достигает 0, 02 литра в сутки (если учесть, что в норме количество белей не выше 2 – 4 мл);
- в ряде ситуаций к описываемому инфекционному процессу присоединяется патогенная флора, что способствует развитию вагинита;
- иногда возникают расстройства мочеиспускания (частое и болезненное мочеиспускание у женщин).
Отличительной чертой заболевания является отсутствие видимых признаков воспаления. То есть при визуальном осмотре наблюдается физиологическая розовая окраска влагалищной слизистой. Только в некоторых случаях у женщин, находящихся в менопаузе отмечаются единичные красноватые точки. [adsense2]
Степени тяжести
По степени тяжести в дисбактериозе влагалища различают:
Признаки и методы лечения вагиноза при климаксе
Климакс – это непростой период для любой женщины, так как он характеризуется существенными изменениями в работе всего организма. В первую очередь, существенно ослабляется иммунитет, может появиться вагинит при климаксе, который является одним из признаков того, что репродуктивная система женщины находится в опасности.

Почему во время менопаузы у женщины возникает дискомфорт во влагалище?
Когда во время климакса женщина начинает испытывать зуд и просто неприятные ощущения в области влагалища, невольно закрадывается мысль о том, что всему виной нарушение правил личной гигиены. Однако, это не так.
Во время климакса снижается уровень половых гормонов, которые называются эстрогенами. Именно они отвечают за выделение смазки из влагалища в период репродуктивного возраста. А так как в климактерическом периоде уровень этого гормона снижается, то и смазка перестает выделяться, что провоцирует сухость и истончение слизистой оболочки.
Помимо самого дискомфорта можно заметить и красноту во влагалище, боль во время полового акта, беловатые выделения на нижнем белье.
Какие факторы провоцируют вагиноз при климаксе?
- Менопауза и низкое содержание эстрогена в женском организме.
- Бактериальный вагиноз может стать последствием выкидышей и абортов.
- Патологии в работе эндокринной системы.
- Длительное и неконтролируемое лечение антибиотиками.
- Общее ослабление иммунитета.
- Пренебрежение правилами личной и интимной гигиены.
- Чрезмерное соблюдение правил личной гигиены, частые подмывания, спринцевания, особенно с использованием мыла (оно только излишне раздражает слизистую оболочку влагалища).
- Деформация органов репродуктивной системы.
- Инородные тела во влагалище.
- Средства контрацепции, которые вводятся внутрь влагалища и неправильно используются.
- Частая смена полового партнера и ведение активной сексуальной жизни.
Симптомы вагиноза при климаксе

В идеале при любых заболеваниях половой системы при климаксе нужно обращаться к врачу. Обнаружение у себя следующих признаков может говорить о том, что у Вас вагиноз.
- Из влагалища выделяется серо-белая масса со зловонным запахом, который чем-то напоминает тухлую рыбу.
- Эти самые выделения часто меняют свою консистенцию, становятся то тягучими, то жидкими. Цвет их может измениться на желтоватый или зеленоватый.
- Выделений за сутки замечается слишком много.
- Зуд и жжение в интимном месте отмечается многими пациентками, но далеко не всеми.
- Боли во время сексуального акта, которые могут сопровождаться еще и выделениями кровянистого характера.
- Не всегда, но иногда можно заметить боли во время мочеиспускания, частые походы в туалет по-маленькому.
Внимание! Сложность выявления болезни заключается в том, что отсутствуют признаки воспаления, наружные половые органы сохраняют нормальный цвет.
Диагностика заболевания
Для начала нужно прийти к врачу. Первое, что он попросит сделать, это рассказать о том, что произошло, и какие есть жалобы. Далее врачом будут проводиться следующие процедуры:
- Осмотр. Нужен он для того, чтобы распознать посторонние выделения на стенках влагалища, которые обычно сопровождаются еще и неприятным запахом. Это один из самых ярких признаков вагиноза при климаксе.
- Мазок. Такая процедура нужна для того, чтобы выявить количество патогенной микрофлоры, которая на данный момент присутствует во влагалище.
- Кислотность. Мазок из влагалища наносится на специальную полоску, которую помещают в кислую среду. Если показатели кислотности увеличиваются, то это говорит о том, что присутствие вредных бактерий зашкаливает за допустимый минимум.
Лечение вагиноза при климаксе
Лечение бактериального вагиноза при климаксе осуществляется только врачом-гинекологом. При необходимости женщину наблюдают и другие узкие специалисты.
Госпитализировать больную при таком заболевании не нужно, так как оно не угрожает ее жизни и здоровью и не передается окружающим людям. Смысл лечения болезни заключается в том, чтобы очистить влагалище от тех бактерий, которые провоцируют развитие заболевания.
К сожалению, единичное лечение может оказаться неуспешным, так как статистика показывает высокий риск рецидива заболевания: он наблюдается примерно у 35% женщин. Для того, чтобы исключить такую возможность, лечение нужно проводить ступенчато. Каждая последующая ступень имеет свои сроки и правила лечения, которые необходимо четко соблюдать.

Что касается препаратов, то они тоже подбираются строго индивидуально, но чаще всего врачами назначаются антибиотики, потому как только они эффективно борются с размножением бактерий и быстро очищают от них область влагалища. Антибиотики нужно применять местно, то есть в виде кремов и гелей, но в самых запущенных случаях врачи назначают принимать их внутрь. Обычно дамам климактерического возраста назначаются следующие препараты:
- Метронидазол в виде геля используется для смазки влагалища с частотой 1 раз в сутки. Проводить такую процедуру нужно в течение 5 дней.
- Клиндамицин в виде геля тоже может использоваться для обработки влагалища. Процедуру достаточно будет проводить один раз в сутки в течение 7 дней.
- Тинидазол принимается в виде таблеток внутрь, только уже в самых крайних случаях и по назначению врача. Терапия не должна длится долго. Максимум – 3 дня. Достаточно будет пить по одной таблетке в сутки.
- Клиндамицин в виде влагалищных свечей тоже часто назначают при данном заболевании. Лечение ими должно осуществляться 3 дня, в сутки во влагалище вводят только по одной свечке.
- Метронидазол бывает и в виде таблеток, принимать их нужно только один раз в количестве одной таблетки, так как эффект от них очень сильный. Опять же, без назначения лечащего врача пить их не рекомендуется.
- Гексикон в виде свеч вводится во влагалище 2 раза в сутки, срок лечения составляет 1-2 недели.
- Мирамистин подходит для орошения влагалища, если Вы выбрали этот метод лечения, то нужно приобрести пузырек с распылителем и распылять Мирамистин в область влагалища в течение недели. Достаточно будет делать это один раз в сутки.
- Ацилакт в форме свечей применяется дважды в сутки, сроки лечения – 5-10 дней на усмотрение врача.
- Бифилиз в таблетках принимается внутрь по два раза в сутки в течение 7-10 дней.
Во время антибактериального лечения нужно полностью исключить прием алкогольных напитков. Их нельзя употреблять даже в самых минимальных дозах, так как последствия для женщины в этом случае будут не самыми приятными.
Потому что препараты вместе с алкоголем нарушат обмен веществ, после чего возникает интоксикация всего организма. По своим симптомам такая интоксикация напоминает очень тяжелое похмелье. Женщина испытывает сильную головную боль, дрожь в конечностях, повышаются показатели артериального давления, женщину тошнит и многократно рвет.
Также на время лечения нужно воздержаться от употребления сладкого и консервированных продуктов.
Занятия сексом тоже придется на время отложить, так как это может только сильнее травмировать область влагалища.
Внимание! Лечить инфекцию антибиотиками самостоятельно не рекомендуется, так как бесконтрольный их прием может спровоцировать привыкание бактерий к лекарству, и в дальнейшем заболевание будет сложно вылечить.
Профилактика влагалищного вагиноза при климаксе

Несмотря на то, что вагиноз в постменопаузе не передается половым путем, нужно соблюдать некоторые меры предосторожности и профилактики, так как заразиться заболеванием в возрасте менопаузы намного легче, и причины, которые этому способствуют, были указаны выше.
- Если Вы меняете сексуальных партнеров часто или в Вашей жизни просто появился другой мужчина, то во время полового акта пользуйтесь презервативом — он обеспечит полную безопасность. А вообще, не лишним будет сходить вместе с партнером к врачу и сдать анализы на наличие половых заболеваний, так как вряд ли в таком возрасте Вы у него первая, да и он у Вас тоже.
- В том случае, если произошел открытый половой контакт с мужчиной, в здоровье которого Вы не уверены, то в течение двух часов после него нужно обработать влагалище раствором Мирамистина.
- Важно соблюдать интимную гигиену и правильно пользоваться средствами по уходу за интимной зоной.
- Исключите слишком частые спринцевания, так как вместе с вредными бактериями они вымывают и полезную микрофлору.
- Своевременно посещайте врача: ходить на профилактические осмотры нужно не менее двух раз в год, а при наличии проблемы обращаться в гинекологию сразу, как только она появилась.
Таким образом, влагалищный вагиноз при климаксе – это вполне объяснимое явление: им может заболеть любая женщина, которая в данный момент своей жизни переживает менопаузу, однако, если соблюдать все меры профилактики и не забывать своевременно посещать врача, то от таких проблем можно избавиться.
Познавательное видео по теме:
Источники:
http://doctorberezovska.com/kak-lechit-bakterialnyj-vaginoz/
http://p-87.ru/m/bakterialnyj-vaginoz/
http://vklimakse.ru/vaginoz.html